Крутит живот и тошнит что делать. Причины болезненных ощущений в желудке. Что делать, если желудок болит и тошнит
Соляная кислота обладает раздражающим действием на слизистую оболочку желудка. Активная стимуляция болевых рецепторов приводит к появлению боли в области эпигастрия (место проецирования малой кривизны желудка).
Голодные боли в желудке: причины
Причины, провоцирующие появления желудочных болей:
- Локальный спазм желудка;
- Усиление выделения соляной кислоты;
- Раздражение чувствительных рецепторов язвенного дефекта;
- Потеря двигательной функции желудка.
Выявление патогенетического звена патологии важно для определения тактики лечения.
Жжение в желудке: причины
Нередко голодные боли сочетаются со жжением пищевода. Состояние свидетельствует о серьезных морфологических изменениях. Симптомы изжоги и жжения формируются на фоне повышения внутрижелудочной секреции, застойных изменениях. Когда пища не переваривается, крупные алиментарные частицы раздражают рецепторы. Ухудшает ситуацию сужение финальной (привратниковой) части – еда не проходит в кишечник. Для ее эвакуации задействует нервно-рефлекторный механизм – возникает рвота.
Неврогенные причины спазмов желудка – частый этиологический фактор, на фоне которого появляется нозология. Нервные переживания, стрессовые ситуации, конфликтные ситуации приводят к расстройству кровоснабжения желудочной стенки. Такая ситуация провоцирует язвенную болезнь, гиперсекреторный гастрит, некоторые иные нозологические формы.
Жжение в желудке появляется при желчнокаменной болезни, когда нарушен процесс переваривания жиров. Аналогичная ситуация наблюдается при дискинезии желчевыводящих путей. Спазм, изгиб, перекрут желчного протока приводит к затруднению выделения желчи из печени, нарушению переваривания пищевых жиров.
Жжение в желудке наблюдается у людей с активной психосоматикой. Причина состояния – усиление нервной импульсации блуждающего нерва. Симптомы сопровождаются увеличением синтеза соляной кислоты. Повышенная кислотность усиливает , язвы, фиброзных разрастаний.
Жжение в желудке может появляться при приеме некоторых лекарственных средств. Антибактериальные средства раздражают желудочный эпителий, приводят к гиперактивности париетальных клеток.
Пожилым пациентам, которые часто принимают лекарства, советуем посещать гастроэнтеролога не реже 1 раза в год.
Жжение в желудке может быть спровоцировано стрессами, нервными переживаниями. На почве постоянных вегетативных расстройств желудок не способен полноценно переваривать пищу. Когда функциональность органа значительно снижена, появляется тяжесть эпигастрия, изжога, болевой синдром.
При раннем выявлении желудочных заболеваний откорректировать патологическое состояние можно с помощью диеты. Запущенная нозология требует длительного консервативного лечения. Некоторые болезни желудка лечатся только оперативными методами. К примеру, при крупной язве малой кривизны проводится резекция, чтобы предотвратить прободение стенки желудка.
При правильном подходе жжение в желудке можно быстро вылечить. Нельзя запускать патологию.
Спазмы в желудке: причины
Спазмы желудка возникают под влиянием патологических процессов, воспалительных болезней, функциональных расстройств. Патогенетическое звено заболевания – нарушение моторики желудка. Нарушение двигательной активности, секреторная недостаточность париетальных клеток приводит к повышению спазматических сокращений гладкой мускулатуры органа.
Органические спазмы желудка прослеживаются у взрослых людей. Возникает нозология вторично на фоне других заболеваний желудочно-кишечного тракта: гастродуоденит, язва, гастрит, эрозии, полипы, дивертикулез Меккеля.
Функциональные спазмы желудка наблюдаются у молодых людей. Причины состояния – метаболизм, расстройство нервной системы.
Спазматические сокращения желудка сложно диагностировать. Для выявления патологии врачи обращают внимания на следующие критерии:
- Особенности экологии (степень загрязненности окружающей среды);
- Образ жизни пациента (наличие вредных привычек, частота употребления кофе);
- Прием лекарственных средств;
- Пищевая аллергия;
- Механическое повреждение органов;
- Стрессовые ситуации.
Функциональные спазмы наблюдаются у людей с повышенным эмоциональным фоном, склонностью к депрессии, подверженностью к стрессам. Патология прослеживается у пациентов с неврозами, вегето-сосудистой дистонией.
Причины дневных голодных болей
Виды голодных болей:
- Пульсирующие;
- Тянущие;
- Жгучие;
- Сосущие.
Пульсирующие дневные боли эпигастрия свидетельствуют о нарушении сокращения гладкой мускулатуры. Провоцирующим патогенетическим звеном является повышенная нервная активность, нарушение перистальтики при наличии ракового поражения большой кривизны.
Тянущие голодные боли в желудке появляются через 2-3 часа после еды. Патология говорит о нарушение эвакуации пищи при пилоростенозе, фиброзных разрастаниях.
Жгучий болевой синдром эпигастрия – симптом обусловлен повышенной кислотностью при гиперсекреторном гастрите, язве, хеликобактерной инфекции.
Сосущие боли эпигастрия обуславливаются эрозивными состояниями. Под влиянием соляной кислоты раздражаются болевые рецепторы слизистой оболочки. Симптом исчезает после приема антацидов (Де-Нол, альмагель).
Для диагностики важно установить временной интервал голодных болей между появлением патологии и приемом еды. Нормой считается возникновение слабой болезненности эпигастрия через 7 часов после употребления пищи.
Временные критерии болевого синдрома желудка:
- При язвенной болезни –через 1,5 часа после еды;
- При пептической язве 12-перстной кишки – через 2-3 часа;
- При заболеваниях кишечника, желчевыводящих путей – через 4-5 часов;
- Ночные голодные боли свидетельствуют о язве антрального отдела.
При эрозивном гастродуодените днем. Симптом сочетается с изжогой, тошнотой, нарушением аппетита.
Ночные голодные боли: этиологические факторы
Ночные голодные боли появляются при удаленном желудочном поражении (привратник, антральный отдел), заболеваниях двенадцатиперстной кишки. Эндокринные нарушения щитовидной железы приводят к усилению желудочной секреции. Голодные боли провоцируются раздражающим влиянием соляной кислоты.
Активность аппетита контролируется балансом мелатонина и лептона. Взаимоотношение этих гормонов определяет чувство насыщения и голода. Гормональные нарушения перераспределяют баланс в пользу одного или второго вещества, от чего у человека не только болит желудок, но и тошнит и появляется повышенный или пониженный аппетит.
Ночные головные боли появляются чаще всего при язвенной болезни луковицы 12-перстной кишки, антрального отдела.
Другие причины голодной боли ночью:
- Психоэмоциональное напряжение;
- Голодание;
- Булимия (повышенный аппетит);
- Анорексия;
- Соблюдение строгих диет.
Язвенный дефект остается основной проблемой врачей при выявлении у пациентов аналогичных симптомов.
Болит желудок и тошнит: что делать
Голодные боли в желудке – признак опасных заболеваний. При них часть людей тошнит, возникает рвота, нарушение питания. При ответе, что делать, когда болит желудок, следует рассмотреть этиологические факторы заболевания.
Опасность представляет острое пищевое отравление при употреблении несвежих продуктов. Яйца, содержащие сальмонеллы, являются источником опасной инфекции - сальмонеллеза. При заболевании человек теряет половину веса за 2 недели за счет нарушенного пищеварения, потери жидкости.
Симптомы сальмонеллеза:
- Рвота после еды;
- Диарея;
- Повышение температуры;
- Болит желудок в эпигастрии.
При появлении вышеописанных проявлений следует принять несколько таблеток активированного угля, обратиться к врачу. Дозировка таблеток – 1 штука на 10 килограмм веса. После исчезновения кишечных расстройств следует применять пребиотики – лекарственные препараты для восстановления кишечной микрофлоры.
Язвенная болезнь обостряется под влиянием острой, жирной, копченой пищи. При употреблении такой еды возникает изжога, болезненность эпигастрия, тяжесть «под ложечкой».
Болит желудок и тошнит при внематочной беременности. Если плод крупный, он давит на кишечник. Кроме болевого синдрома, появляется кровотечение, тошнота, тяжесть эпигастрия. Симптомы могут быть физиологическими, патологическими. Внематочное расположение эмбриона требует прерывания беременности. Во время роста плода у женщины появляется схваткообразная, резкая боль внизу живота.
При неклассической форме аппендицита болит желудок. Атипичное течение болезни возникает при аномальном расположении червеобразного отростка. Раздражение желудочного нерва приводит к рефлекторной иннервации других аналогов.
Другие причины ночных болей эпигастрия:
- Панкреатит;
- Сахарный диабет;
- Желчнокаменная болезнь;
- Гепатит;
- Цистит;
- Колит;
- Рак кишечника.
Самостоятельно не следует проводить лечение. Перед походом к врачу можно принять только спазмолитические препараты (но-шпа, диспаталин, папаверин, спазган).
Что делать, если желудок болит
Если появилась тошнота, тяжесть эпигастрия, желудок болит, повышена кислотность, следует выполнить следующие процедуры:
- Установить причины спазмов желудка, органической или функциональной патологии. При слабой выраженности симптомов для установки диагноза потребуется несколько месяцев;
- Жжение, спазмы в желудке хорошо купируются спазмолитическими средствами. После выявления гастрита, язвенной болезни – рекомендуются антигистаминные препараты. Наличие Helicobacter pylori требует проведения эррадикационного лечения антибактериальными средствами;
- Желудочные спазмы, тяжесть эпигастрия, голодные боли лечатся диетой. Она включает отказ от грубой пищи, употребление копченых, острых, жирных, мучных изделий. Требуется отказ от кофе, пряности, крепкого чая. Потребление еды рекомендуется 6-7 раз ежесуточно. При заболеваниях желудка перед сном рекомендуется теплое молоко.
Щадящая диета эффективнее, если человек использует грелку, которую следует прикладывать кверху живота. Для улучшения желудочной функциональности можно потреблять кисель, холодную воду. Прием активированного угля рационален при пищевом отравлении в ежедневной дозировке 5-10 грамм.
Принципы лечения кишечника дома:
- Здоровый образ жизни;
- Нормализация питания;
- Полноценный сон;
- Здоровый отдых;
- Нормализация ритма.
Мероприятия следует сочетать с медикаментозными рекомендациями.
Появилась тошнота: правильное лечение
Виды лечения при желудочных болях:
- Назначение антисекреторных средств, блокирующих синтез соляной кислоты;
- Спазмолитики – лекарственные препараты, восстанавливающие расслабление гладкой мускулатуры желудочно-кишечного тракта;
- Лекарства для восстановления моторики (церукал);
- Альгетические препараты (кетонал, анальгин).
Диетотерапия, когда тошнит и болит желудок
Основной суть диеты при желудочной боли является «питание по часам». Такой подход позволяет предотвратить разрушение слизистой оболочки желудка соляной кислотой. Следует обязательно исключить из рациона копчености, жаренные продукты, острую пищу. Особо важно соблюдать диетотерапию при язвенной болезни.
При обострении заболевания нужно принимать протертую еду. Она не раздражает слизистую оболочку, способствует репарации (восстановлению) поврежденных клеток. Нужно также отказаться от поваренной соли, вызывающей повышение кислотности желудочного сока.
Народные методы лечения голодных болей
Лечение голодных болей проводится не только консервативными препаратами. Народные методы, применяемые для лечения желудка:
- Цветки ромашки;
- Настойка календулы;
- Оливковое, облепиховое, подсолнечное масло;
- Корень аира;
- Корица.
Перед применением методов лечения желудка следует посоветоваться с врачом.
Болезненные ощущения в желудке совместно с тошнотой зачастую указывают на функциональные нарушения в желудочно-кишечном тракте. Однако, подобная симптоматика служит сигналом о наличии серьезных внежелудочных патологий. Именно поэтому следует подробно разобрать причины возникновения данных симптомов, чтобы исключить опасные последствия.
Причины возникновения
В случае однократного появления таких симптомов, как болезненность в желудке и тошнота, рекомендуется внимательно изучить возможные погрешности в ежедневном рационе. Велика вероятность, что эти симптомы сигнализируют об отравлении. В таком случае, к ним нередко присоединяются диарея, рвота и озноб.
Стоить отметить, что данная симптоматика может возникать на фоне стресса или физического переутомления и осложняться головной болью и слабостью, иногда изжогой.
Важно! В случае систематического появления тошноты и болей в желудке стоит прибегнуть к медицинской помощи, а также провести все исследования, назначенные доктором. Ведь очень часто такое состояние провоцируют тяжелые заболевания, а по характеру и дополнительной симптоматике возможно определить их наличие.
Наиболее часто встречающимися заболеваниями, для которых характерны вышеуказанные симптомы, являются:
- Аппендицит. Встречаются случаи, когда, примерно за сутки до появления характерных болей в области правой подвздошной кости, аппендицит проявляет себя спонтанной болью в желудке и тошнотой, иногда сопровождающейся рвотой. При прогрессировании воспалительного процесса повышается температура тела и отмечается отсутствие аппетита. Лечением в таком случае служит исключительно оперативное вмешательство.
- Гастрит. Характерной и часто встречающейся чертой этого заболевания является тяжесть в желудке, сопровождающаяся тошнотой по утрам, тянущей болью и изжогой в течение дня. Для устранения подобных симптомов рекомендована комплексная терапия, включающая антибиотики и ферменты.
- Беременность. Данное состояние не является заболеванием, но для него характерны тошнота и болевые ощущения в желудке, даже на фоне благоприятного течения. Если причиной возникновения подобных симптомов служит токсикоз беременных, то рекомендуется посетить лечащего врача для консультации. Во избежание обезвоживания следует принять все необходимые меры.
- Язвенная болезнь. При ежедневных погрешностях в питании и злоупотреблении алкогольными напитками возникает эрозия, а затем язва желудка. Тошнота и боль в желудке обычно появляется непосредственно после употребления пищи, присоединяются отрыжка кислым и изжога. Человек при этом довольно быстро теряет в весе.
- Панкреатит. Воспалительные процессы поджелудочной железы тоже являются распространенной причиной болезненности желудка. При этом характерны сильное вздутие живота, горький привкус во рту и резкая потеря веса. Для постановки диагноза следует провести комплексное обследование, ведущим при этом, является анализ крови на установление уровня глюкозы в крови.
- Заболевания печени и желчевыводящих путей. Если тошнота и болезненность в желудке проявляются независимо от приема пищи, то следует заподозрить развитие патологического процесса в печени или желчного пузыря. Очень часто обострения хронических заболеваний этих органов сопровождаются подобной симптоматикой.
В каких случаях необходим специалист?
Тошнота и болевые ощущения в желудке являются своеобразными «звоночками» о проблемах в организме. Поэтому обращение к квалифицированному специалисту не стоит откладывать. Незамедлительный поход к врачу необходим в случаях, если:
- Болезненность носит постоянный характер и выполнение обычной работы становится невозможным;
- Отмечается появление рвоты, особенно с примесью крови;
- Боль возникает во время сна или употребления пищи, сопровождается кратковременной потерей сознания;
- Наблюдается повышение температуры тела;
- Стул имеет черную окраску или примеси крови.
Для того, чтобы верно определить причину патологического состояния, за диагностикой и последующим лечением стоит обратиться к грамотному специалисту.
Диетотерапия
Соблюдение диеты основывается на грамотно составленном рационе, обогащенном всеми жизненно необходимыми, полезными элементами и различного рода витаминами. Исходя из этой концепции, питание должно быть частым (до шести раз в день) и в умеренных количествах.
При возникновении болезненности в желудке и тошноты, рекомендовано исключить употребление в пищу следующих продуктов:
- Цитрусовые;
- Копченые, острые и жареные, а также маринованные блюда;
- Дрожжевая выпечка;
- Шоколад;
- Газированные напитки, включая домашний квас;
- Кофе.
Боль в желудке и чувство тошноты — самые частые симптомы желудочных патологий. Они могут проявляться автономно, а могут и сопровождаться такими проявлениями, как рвота, изжога, икота, отрыжка. Чтобы не упустить время и не позволить недугу завладеть организмом, важно правильно оценить свое состояние и, в случае опасности, обратиться за квалифицированной врачебной помощью.
Практически каждому приходилось столкнуться со спазмом желудка, когда схваткообразно и непроизвольно сокращается гладкая мускулатура. В медицине такой болевой синдром называют гастралгией. Обычно больные пытаются справиться с неприятным симптомом при помощи подручных средств, не принимая во внимание наличие дисфункции органов пищеварительной системы. Однако стоит отнестись со всей ответственностью к состоянию, когда болит желудок и тошнит.
Гастроэнтеролог Михаил Васильевич:
"Известно, что для лечения ЖКТ (язвы, гастриты и т.д.) существуют специальные препараты, которые назначаются врачами. Но речь пойдет не о них, а о тех лекарствах, которые можно использовать самим и в домашних условиях..."
Причины возникновения симптома
Если заболит желудок и тошнит, то это говорит о желудочной диспепсии. При однократном сочетании симптомов можно говорить о неумеренном потреблении тяжелой пищи. Это временное расстройство может сопровождать понос, слабость, метеоризм и рвота. В этом случае достаточно скорректировать рацион, чтобы нормализовать работу органов пищеварительной системы.
Если боль и тошнота возникают часто, то можно заподозрить развитие серьезных патологий:
- Гастрит. Развитие воспалительного процесса на слизистой желудка. Заболевание сопровождается тупой болью. После приема жирной, острой пищи пациент ощущает тяжесть, вздутие живота, изжогу, его может подташнивать. Гастрит нередко сопровождается нарушением стула (понос или запоры).
- Язвенная болезнь. Симптомы заболевания: тошнота и боли в желудке (ноющие, спастические, сосущие, режущие), сниженный аппетит, понос, отрыжка кислым, рвота с прожилками крови или черный стул. Болевой синдром характеризуется различной интенсивностью и продолжительностью.
- Острый панкреатит. Воспалительно-дегенеративный процесс в поджелудочной железе может вызывать спазмы желудка. Пациенты жалуются на боли режущего или тупого характера, сухость в ротовой полости, желтоватый налет на языке, тошноту, понос или запор.
- Доброкачественные полипы. Нередко в желудке возникают железистые наросты, которые вначале не вызывают неприятных симптомов. По мере их роста пациенты начинают жаловаться на боли ноющего характера во время еды, слабость, неустойчивый стул (понос сменяется запором), изжогу, тошноту и отрыжку.
- Аппендицит. и тошнить? Причиной данной симптоматики может стать воспаление аппендикса. У пациентов стремительно возникает режущая боль справа, которая постепенно переходит на весь живот. Симптомы: повышение температуры тела до 39̊ С, появление белесого налета на языке, снижение аппетита. Терапия предполагает проведение незамедлительной операции, в ином случае возможно развитие перитонита.
- Заболевания печени и желчного пузыря. Если не имеют зависимости от приема пищи, то можно заподозрить патологию данных пищеварительных органов. Пациенты также отмечают желтушность кожных покровов и склер, возможно появление землистого оттенка кожи, нарушение стула (понос или запор). Болевой синдром иррадиирует в спину или межлопаточную область.
- Острое пищевое отравление. Употребление некачественной пищи может привести к отравлению и кишечной инфекции. Патология развивается в течение нескольких часов после приема пищи. При этом будет болеть живот, появится тошнота, рвота, понос, симптомы обезвоживания организма (слабость, сухость кожи). В подобных случаях необходимо обратиться за медицинской помощью.
Почему болит желудок и появляется тошнота? Причиной может стать неврологическое расстройство. Такое состояние требует особого внимания и помощи врача.
Когда нужно обратиться к врачу?
Медицинская помощь необходима при появлении следующих тревожных симптомов:
- Продолжительность болевого синдрома более 2 часов;
- Рвотные массы имеют желтый или зеленый оттенок, присутствует примесь крови;
- Рвота и боли в желудке возникают во время приема пищи или сна;
- Повышение температуры тела;
- Диарея на протяжении 3-4 дней;
- Боли сопровождаются потерей сознания;
- Понос имеет прожилки алой крови;
- Стул становится дегтеобразным;
- Жалобы возникают у женщины во время беременности или ребенка.
Диагностика включает в себя сбор анамнеза жизни пациента, клинической картины заболевания. Важно указать характер и продолжительность болевого синдрома, периодичность. Далее следует внешний и инструментальный осмотр. Только такая диагностика сможет дать врачу полную картину патологии.
Проведение ФГДС позволит осмотреть слизистую желудка и двенадцатиперстной кишки, определить наличие воспалительного процесса, взять биоптат при необходимости. Также широко используют УЗИ органов брюшной полости, чтобы исключить возникновение новообразований в печени, желчном пузыре, поджелудочной.
Терапия
Важно понимать, что лечить нужно не болевой синдром и тошноту, а основное заболевание, которое спровоцировало развитие данных симптомов.
Если после рвоты болит живот, то лучше обратиться за медицинской помощью. До приезда врачей можно принять следующие препараты:
- Противорвотные препараты (Метопрокламид, Церукал). Лекарственные средства помогут устранить позывы к рвоте, снять болевой синдром и нормализовать моторику желудка;
- Прокинетики. Лекарственные средства стабилизируют работу желудка, купируют рефлюксный гастрит (Мотилиум, Тримедат);
- Блокаторы дофаминовых рецепторов ЦНС (Фенотиазин). Они помогут снизить тонус половых органов, восстановить выделительную функцию желудка и кишечника;
- Кортикостероиды. Препараты показаны пациентам, которые недавно перенесли операцию на желудке. Однако нужно учитывать, что лекарства способны снижать давление;
- Седативные средства (Бензодиазепин, Диазепам, Лоразепам). Они помогут устранить рвоту, которая возникла после использования химиотерапии;
- Энтеросорбенты (Энтерол, Активированный уголь, Смекта, Полисорб). Препараты помогут нормализовать моторику кишечника, уменьшить понос, удалить токсические вещества.
Лекарственные средства помогут облегчить состояние больного. Однако они должны быть назначены специалистом.
Особенности диеты
Когда болит живот, нужно придерживаться щадящего и мягкого питания. Врачи советуют полностью исключить потребление:
- Соленой, жареной, копченой пищи;
- Сырых овощей (лук, редис, капуста, томаты);
- Соусов;
- Выпечки;
- Кислых фруктов и ягод;
- Сваренных вкрутую яиц;
- Шоколада;
- Газированных напитков;
- Кофе.

Для увеличения картинки кликните по ней мышкой
При желудочных болях, которые сопровождает тошнота и понос, рекомендуют:
- Каши из риса, манки, гречневой и овсяной крупы;
- Тушеные мясо и рыба нежирных сортов или на пару;
- Творог;
- Яйца всмятку;
- Джем, кисель, компот;
- Овощи, приготовленные на пару;
- Некрепкий чай.
Важно питаться только полезными и щадящими продуктами. Есть нужно до 5 раз в сутки, порции должны быть небольшими.
Профилактические меры
Чтобы вас не беспокоили тошнота, боли, рвота, понос и прочие признаки расстройства пищеварения, нужно следовать простым мерам профилактики:
- Избегать чрезмерных физических нагрузок;
- Употреблять свежие и качественные продукты;
- Избегать стрессовых ситуаций;
- Отказаться от вредных привычек;
- Регулярно использовать для питья щелочную воду и чай лимоном.
Не стоит шутить с собственных организмом. При возникновении любой тревожной симптоматики нужно обратиться за медицинской помощью.
Устали от боли в животе, желудке...?
- болит живот;
- рвота;
- понос;
- изжога;
Забыли, когда было хорошее настроение, а тем более самочувствие?
Да, проблемы пищеварительной системы могут серьезно испортить жизнь!Но есть решение: врач-гастроэнтеролог, заведующий гастроэнтерологическим отделением Архипов Михаил Васильевич
- Тревожные симптомы
- Причины тошноты и боли в желудке
- Пищевое отравление
- Гастрит и язва желудка
- Внематочная беременность
- Аппендицит
- Заболевания печени и желчного пузыря
Если у человека болит желудок и тошнит, причины этого – нарушение функционирования желудочно-кишечного тракта. Многие считают, что такие симптомы могут быть следствием неправильного питания, стрессов и воздействия неблагоприятных факторов окружающей среды. Однако часто причины кроются в заболеваниях других органов и систем.
Тревожные симптомы
Если тошнота и боль в желудке беспокоят регулярно, то необходимо задуматься о своем здоровье. Симптомы на которые следует обратить внимание:
- потеря аппетита;
- частая изжога;
- появление неприятного привкуса во рту;
- рвота.
Вернуться к оглавлению
Причины тошноты и боли в желудке
 Основными причинами недуга являются:
Основными причинами недуга являются:
- язвенная болезнь желудка;
- пищевое или химическое отравление (если симптомы сопровождаются повышенной температурой);
- гастрит, в этом случае желудок не принимает острую, жирную, тяжелую пищу;
- нарушения в работе сердечно-сосудистой системы;
- стрессы;
- патология функционирования печени и желчного пузыря;
- аппендицит;
- гинекологические заболевания;
- беременность;
- злокачественная опухоль.
Боль и неприятные ощущения в животе могут иметь самые разные источники, поэтому при появлении тревожных симптомов следует незамедлительно обратиться к специалисту.
Вернуться к оглавлению
Пищевое отравление
Некачественная и просроченная еда, несоблюдение правил гигиены, вирус сальмонеллы, – вот наиболее частые причины отравления. Ощущения при этом не из приятных: острая, режущая боль в животе, от которой буквально скручивает, повышенная температура, тошнота, рвота. Диагностировать отравление несложно, поскольку обычно пациент и сам догадывается, что из съеденного могло привести к таким последствиям и самостоятельно принимает необходимые меры:
- Промывание желудка слабым раствором марганцовки или активированным углем из расчета 1 таблетка на 10 кг веса.
- Восполнение водно-солевого баланса. Отравление чревато обезвоживанием, поэтому для предотвращения неприятных последствий необходимо восполнить потерю жидкости.
Врачи рекомендуют таким пациентам соблюдать строгую диету до полного выздоровления, при которой следует исключить из рациона свежие фрукты и овощи, жирную пищу, молочные продукты и отдать предпочтение кашам и вермишели на воде, отварному картофелю, нежирному куриному бульону, подсушенному черному хлебу, куриной грудке и крепкому сладкому чаю.
Иногда для восстановления микрофлоры кишечника назначается медикаментозное лечение в зависимости от степени тяжести отравления, индивидуальных особенностей организма пациента и перенесенных заболеваний.
Вернуться к оглавлению
Гастрит и язва желудка
 Люди, страдающие гастритом, порой годами не догадываются о наличии этой патологии. Все дело в том, что боли при таком заболевании проявляются нерегулярно. Однако стоит обратить внимание на то, когда в желудке проявляется дискомфорт, бывает ли это после приема острой и тяжелой пищи. Без должной терапии гастрит может привести к эрозивным поражениям.
Люди, страдающие гастритом, порой годами не догадываются о наличии этой патологии. Все дело в том, что боли при таком заболевании проявляются нерегулярно. Однако стоит обратить внимание на то, когда в желудке проявляется дискомфорт, бывает ли это после приема острой и тяжелой пищи. Без должной терапии гастрит может привести к эрозивным поражениям.
Желудок пациента, страдающего язвой, остро реагирует на блюда со специями, жирную пищу и продукты с повышенной кислотностью. Часто боли сопровождаются изжогой.
Запускать гастрит нельзя. При малейшем подозрении следует обратиться к врачу, чтобы пройти специальное обследование и получить необходимое лечение.
Если у человека болит под левым ребром, присутствует рвотный рефлекс и тошнота, то это является предупреждением, поступающим к нервным окончаниям, о формировании сильного воспаления, например вызванного отравлением.
При этом, наличие рвотного рефлекса сигнализирует о том, что человеческий организм пытается самостоятельно устранить все попавшие в него токсины. Наиболее частой причиной, вызывающей боли в левом подреберье, являются , но также они могут свидетельствовать о проблемах с поджелудочной железой, селезёнкой, толстым и тонким кишечником, мочеполовой сферой, сердцем, сосудами, межрёберными нервами и мышцами. Подробно возможные патологии и их проявления мы рассмотрели в статье , в данной же публикации остановим своё внимание на заболеваниях, при которых присутствуют боль в области желудка и тошнота с рвотой.
Надо отметить, что часто данные состояния вызывают не заболевания, а физиологические причины. Наиболее частыми являются:
Отравление
Оно может возникнуть из-за попадания в организм испорченной или неправильно приготовленной пищи, угарного газа, медикаментов, химических веществ, в результате чего происходит интоксикация организма, при которой обычно появляются боли в животе, понос, рвота.
Боль может иметь давящий, ноющий, схваткообразный характер. Может появляться периодами или не прекращаться вовсе.
Также к симптомам отравления относятся:
- Повышение температуры до 38°;
- Озноб;
- Головная боль;
- Отсутствие аппетита;
- Покраснение кожного покрова;
- Слезотечение.
Врача вызывают маленьким детям и людям преклонного возраста при , поскольку у них развитие болезни может происходить стремительно. Остальным же категориям вызов скорой необходим, если появились рези в животе, сгустки крови в рвоте и каловых массах, усилились другие симптомы интоксикации.
При появлении симптомов отравления необходимо отказаться от еды и выпить 10-20 таблеток . Если началась рвота, то необходимо полностью очистить желудок от остатков пищи, выполнив его промывание. Для этого используют раствор соды или в количестве 700 мл. Обычно этого хватает, чтобы рвотные массы стали чистыми. Но если эффект не достигнут с первого раза, то процедуру повторяют ещё раз. После рвоты, особенно если её сопровождала диарея, необходимо восстановить водный баланс организма. Для этого пьют воду по чуть-чуть, но часто — каждые десять-пятнадцать минут.
При рвоте идеальное положение, которое должен занимать больной, — сидя на коленях. Но если человек не может сидеть, то его кладут на бок. Категорически запрещено лежать на спине во время рвоты, т.к. велика вероятность захлебнуться.
Беременность
Тошнота, иногда рвота, и небольшие ноющие, тянущие боли внизу живота возникают практически у каждой женщины во время беременности. Обычно это является физиологическим процессом , связанным с гормональной перестройкой организма, изменениями в нервной системе, подготовкой организма к родам (расхождение тазовых костей, размягчение межкостных соединений, расслабление связок). Также “интересное положение” является лакмусовой бумажкой: если до беременности были небольшие проблемы с органами ЖКТ, то во время неё симптомы болезней начнут проявляться ярче и чаще, в т.ч. болеть будет сильнее. Связано это с тем, что растущий ребёнок сдавливает все внутренние органы, им становится труднее правильно функционировать, следовательно имеющиеся патологии обостряются.
Помочь себе в данной ситуации можно частыми прогулками на свежем воздухе, правильным питанием, лёгкими самомассажами, также можно посоветоваться с ведущим вас акушером-гинекологом — возможно он назначит какие-то медикаментозные препараты, которые не повредят ребёнку, а вам помогут перенести этот сложный и ответственный период в хорошей форме.
Но, в ряде случаев нельзя занимать выжидательную позицию, а необходимо как можно скорее ехать в больницу, т.к. промедление может стать угрозой для жизни матери и малыша.
К таким случаям относятся:
- резкие, схваткообразные боли, которые могут локализоваться внизу живота, под рёбрами, в поясничном отделе;
- неуёмная рвота;
- кровотечения или выделение кровяных сгустков из влагалища;
- высокая температура.
Все вышеперечисленные симптомы могут свидетельствовать как о сильном инфекционном заболевании, так и о проблемах с беременностью — развитие внематочной формы, отслоение плаценты, угроза выкидыша.
Конечно, неудивительно, что если болит желудок, то это связано с его заболеванием. Рассмотрим наиболее частые диагнозы, которые ставят врачи при повреждении данного органа.
Гастрит
Возникает при воспалении слизистого слоя желудка , в результате длительного приёма медикаментов, частого употребления алкогольных и газированных напитков, несбалансированного питания. Многие врачи считают основной причиной развития гастрита — появление в желудке бактерии Helicobacter pylori.
Проявляется заболевание ноющими и тупыми болями. Особенно сильно болит желудок после принятия пережаренной, пересоленной пищи с добавлением большого количества специй.
Кроме того, у пациентов могут наблюдаться:
- чувство тяжести,
- распирание,
- изжога,
- отрыжка,
- рвотный рефлекс,
- метеоризм,
- понос или запор.
Если данные симптомы начинают появляться регулярно и при этом усиливаются, то необходимо обратиться к специалисту.
Для диагностирования заболевания проводят фиброгастродуоденоскопию. Лечение включает в себя как приём медикаментов, которые в зависимости от формы и причин появления гастрита могут иметь обволакивающие, болеутоляющее, адсорбирующее, детоксицирующее, антисептическое, антигистаминное действие, так и диету.
В домашних условиях, чтобы помочь себе при приступе гастрита, необходимо каждые десять минут выпивать по четверти стакана теплой, но не горячей воды.
Язва желудка
Часто появляется при прогрессировании хронического гастрита , характеризуется образованием язв на слизистой оболочке желудка.
При этом пациенты жалуются на:
- частые и интенсивные приступы тошноты, иногда рвоты,
- снижение или полное ,
- изжогу,
- кислые или горькие отрыжки,
- чувство тяжести после еды,
- усиленное газообразование,
- запоры.
Но всё-таки самый частый симптом, возникающий в 75% всех случаев, — это боль . В зависимости от места локализации язв, характер, длительность, интенсивность болевых ощущений может быть различна:
- если затронут субкардинальный и кардинальный отдел, то небольшие тупые боли появляются в эпигастрии почти сразу после приёма пищи, успокаиваются, если выпить что-то обволакивающее или когда пища уйдёт в следующий отдел.
- если поражена малая кривизна, то умеренные ноющие боли в подложечной области ближе к левому боку возникают примерно через час после еды, проходят, когда пища перемещается в следующий отдел.
- если затронута большая кривизна, то болевые ощущения низкоинтенсивны, не связаны с едой или нагрузкой, что затрудняет диагностику заболевания.
- если повреждён антральный отдел, то боли от острых до тупых или сосущих появляются в эпигастральной области при длительных перерывах между едой, в т.ч. вечером и ночью.
- если поражён пилорический канал, то возникают приступообразные интенсивные боли, которые могут не проходить в течении часа, при этом они могут появляться и на голодный желудок, и после приёма пищи, и быть не связаны с едой.
Диагностирование происходит при помощи фиброгастродуоденоскопии, позволяющей визуально оценить наличие язв. Также в постановке диагноза помогут общие анализы крови, мочи, кала, которые скажут о наличии или отсутствии воспаления, а также специализированные, помогающие выявить кровь в кале и заражение бактерией Helicobacter pylori.
В качестве лечения назначают щадящую диету и медикаменты, направленные на уничтожение бактерии пилори и восстановление повреждённого слизистого слоя, в случае неэффективности консервативных методов — хирургическое вмешательство.
Являются доброкачественными наростами
на стенке желудка с внутренней стороны. Обычно развиваются на фоне гастрита, из-за которого и появляются различные болевые ощущения и неприятные симптомы (понос, тошнота и пр). Сами же образования, особенно если они маленькие и молодые, себя никак не проявляют и обычно обнаруживаются случайно, при проведении ФГДС по поводу другого заболевания.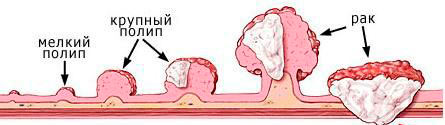
Исключением являются очень крупные или сильно разросшиеся полипы, которые провоцируют желудочные кровотечения, а также затрудняют проходимость желудка и могут даже вызвать его полную закупорку, И полипы на ножках, имеющие способность попадать в 12-ти перстную кишку и защемляться, что вызывает острые боли под грудиной схваткообразного характера, быстро распространяющиеся по всему животу.
Диагностирование проводится при помощи эндоскопического и рентгеновского контрастного исследования. Лечение заключается в удалении полипов хирургическим методом.
Рак желудка
Возникает в результате перерождения клеток эпителия
, которые образуют злокачественные опухоли. Провоцируют данный процесс заболевания желудка, табакокурение, частое употребление крепких спиртных напитков, ароматизаторов, красителей, усилителей вкуса.
В зависимости от места образования опухоли, симптомы могут быть несколько различны:
- если повреждена верхняя часть желудка, то боли напоминают сердечные, также нарушается процесс глотания, вплоть до полной невозможности употребления пищи.
- если средняя — то возникают кровотечения, которые могут быть как и определяться только в лаборатории, так и явными, что будет понятно по черноте кала и его дёгтеобразной консистенции.
- если нижняя — то тогда появляются желудочные боли, отрыжка тухлыми яйцами, рвота, понос или запор.
Кроме того существует ряд общих признаков:
- ощущение постоянной переполненности желудка и тяжесть в нём,
- быстрое утомление, даже при небольших физических нагрузках,
- резкое снижение веса, более чем на 1.5 кг в месяц,
- отвращение к блюдам из мяса,
- бледность слизистых оболочек.
При появлении хотя бы двух из перечисленных симптомов, необходимо срочно обратиться к врачу, чтобы выявить грозное заболевание на ранней стадии.
Обычно для этого используют комплекс мер:
- анализ биологических жидкостей на наличие в них ,
- контрастную рентгеноскопию,
- эндоскопию, которая позволяет не просто осмотреть поверхность, но и взять кусочек ткани для цитологической и гистологической проверки,
- диагностическую лапароскопию.
Лечение
зависит от стадии заболевания, возраста и общего состояния больного. Самым эффективным методом является удаление опухолей хирургическим путём, а после прохождение курса химиотерапии, дабы ликвидировать скрытые локальные очаги вторичного канцерогенеза. В случае невозможности проведения операции, лечение заключается в сохранении приемлемого качества жизни больного.
Заболевания других органов
Часто, если болит желудок, то это может говорить о заболеваниях органов, находящихся рядом, или об иррадиации болезненных ощущений. Рассмотрим несколько наиболее часто встречающихся заболеваний:
Панкреатит
Является воспалением поджелудочной железы , которое возникает на фоне заболеваний 12-ти перстной кишки, желудка, желчного пузыря и желчевыводящих путей, кроме того причинами могут быть инфекционные заболевания, поражение аскаридами, приём лекарственных препаратов.
Главный симптом — сильная боль, имеющая режущий или тупой характер и локализующаяся в левом подреберье. Нередко становится опоясывающей.
Кроме того наблюдаются:
- , рвота,
- постоянная жажда,
- налет на языке,
- слабость, головокружение,
- понос серого цвета с неприятным запахом и жирной консистенцией,
- повышение температуры.
Для диагностирования назначают УЗИ, гастроскопию и рентгенографию, также используют лабораторные методы исследования — выявляют уровень лейкоцитов и ферментов в крови, моче, кале.
Основой лечения являются медикаментозные средства (спазмолитики, анальгетики, ферменты) и диета.
Первая помощь заключается в вызове скорой помощи. Затем необходимо обеспечить заболевшему человеку покой. Для уменьшения боли ему предлагают либо лечь на бок, подтянув колени к животу, либо сесть и чуть наклониться вперёд. Также уменьшить боль поможет лёд, положенный на область эпигастрия. Ни в коем случае нельзя давать обезболивающие препараты, поскольку они могут “смазать” симптоматику. Единственное, разрешено принимать спазмолитики – Но-шпу, Дротаверин или Гидрохлорид. Если есть возможность, можно сделать внутримышечную инъекцию Папаверина. Обязательно необходимо отказаться от еды. Разрешено пить обычную (негазированную, не сладкую), теплую воду, но не более одной четверти стакана за один раз.
Как и при любом тромбозе, причиной заболевания
является сужение сосудов, в результате образования в них атеросклеротических бляшек. При полном закупоривании просвета — происходит инфаркт кишечника.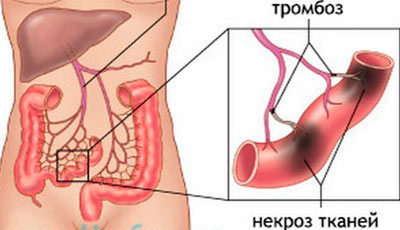
Основным симптомом
при возникновении тромбоза кишечника являются сильнейшие ишемические боли, которые длятся 6-12 часов. Из-за нестерпимого болевого синдрома, который разлит по всей брюшной полости, пациенты подтягивают колени к животу, кричат, мечутся. Наблюдается повышение артериального давления, редкий пульс, бледность кожного покрова, могут возникнуть тошнота, рвота, понос.
После наступает фаза мнимого благополучия, которая длится 12-24 часа: давление нормализуется, происходит локализация боли в нескольких местах, болевые ощущения уменьшаются, но связано всё это с гибелью болевых рецепторов в результате некроза стенки кишечника.
На первых двух этапах, которые в совокупности длятся 18-36 часов, редко удаётся быстро определить истинную причину сильных болей, и пока врачи исключают возможные заболевания — аппендицит, холецистит, панкреатит, мужские и женские патологии, наступают обширная интоксикация и разлитой перитонит, что означает смерть пациента.
В случае, если удалось быстро диагностировать заболевание, то внутривенно вливаются специальные препараты, растворяющие тромб и восстанавливающие кровообращение. В случае, если тромболитические препараты уже вводить поздно, но перитонит ещё не начался, также можно спасти человека. Для этого хирургическим путём удаляют тромб, сосуд или часть кишки, если уже начался её некроз.
Синдром Меньера
Причиной возникновения данного синдрома является повышения уровня эндолимфы во внутреннем ухе, что усиливает давление на клетки, которые отвечают за способность тела ориентироваться в пространстве.
В результате человек испытывает:
- тяжёлые головокружения,
- тошноту,
- слабость,
- потливость,
- отдышку.
Также появляются рвота, боль в желудке, особенно при резкой смене положения тела, звон и шум в больном ухе, снижается температура тела, нарушается координация, появляется сильная бледность, возможны непроизвольные движения глазных яблок.
Особенно часто данные симптомы могут возникнуть после переедания, алкогольного опьянения, курения, стрессов, переутомления.
Спровоцировать появление синдрома Меньера могут:
- травмы уха или головы,
- нарушения в работе сосудов периферической нервной системы,
- нарушения обмена веществ, в частности водно-солевого баланса,
- недостаток эстрогенов,
- наличие патогенных организмов, напр. вируса герпеса или бактерии бледной трепонемы, вызывающей сифилис.
Диагностирует болезнь невролог по внешним проявлениям. Для определения причин, вызвавших заболевание, и степени повреждения используют следующие методы:
- аудиометрию,
- отоскопию,
- акустическую импедансометрию,
- МРТ и УЗИ,
- лабораторные исследования биологических жидкостей, позволяющие выявить уровень гормонов и наличие вирусных или бактериологических инфекций.
Лечение включает в себя приём лекарственных средств (нейролептиков, антигистаминных, сосудорасширяющих, мочегонных), ЛФК, включающую тренировку вестибулярного аппарата, массаж, иглорефлексотерапию. В случае неэффективности консервативного лечения, применяется хирургическое вмешательство, но такое случается крайне редко.
Общие правила
Что нельзя делать
- До приезда скорой категорически запрещено ставить грелки на область живота, т.к. такие действия могут спровоцировать дальнейшее развитие воспалительного процесса;
- Не рекомендуется самостоятельно принимать медикаментозные средства, в том числе и обезболивающие. Из-за принятого лекарства специалист не сможет поставить верный диагноз. Симптомы будут сглажены, боли в животе утихнут. Даже при пальпации она может не чувствоваться. В крайних случаях при проявлении очень тяжелых симптомов разрешается принять Но-шпу;
- Категорически запрещено растирать место боли. Такое действие приводит к выделению токсических веществ, которые распространяются по всей брюшной полости. Также растирание может привести к внутренним разрывам органов;
- Нельзя делать массаж, даже если боли внизу живота нестерпимы. Он может привести к распространению внутренних абсцессов. Произойдет патологическое распространение токсических веществ.
Что можно делать
Если болевые ощущения очень значительные, есть чувство тошноты, а в рвотных массах присутствуют сгустки крови, то необходимо в срочном порядке вызвать скорую помощь. До приезда врачей необходимо:
- Больному нужно обеспечить покой, уложив его в постель;
- При повышении температуры до 38-40°С разрешено принимать жаропонижающие средства. Но после приезда скорой врачу необходимо сообщить, что жар был сбит лекарственным средством. Отлично подойдет Бутадион, Мовимед, Диклак, Напроксен или Аспирин.
- Если болевые симптомы очень острые и невыносимые, то разрешено применение спазмолитиков. Но-шпа или Папаверин с легкостью снимают все приступы боли;
- На живот разрешено класть лед или пластиковую бутылку с ледяной водой. Для этого ее помещают в морозильную камеру минимум на 15 минут;
- В случае потери сознания, пациента необходимо уложить на живот. Голову необходимо повернуть на бок. Такое положение обеспечивает человеку свободное попадание кислорода и предупреждает возникновение удушья или вдыхание в легкие рвотных масс.
Когда срочно нужно вызывать скорую
Тошнота, рвота и сильная боль в желудке – опасное явление, которое может возникнуть у пациентов всех возрастов. При усилении симптомов необходимо обращаться к врачу. Пациенты могут записаться на диагностирование к хирургу, онкологу или гастроэнтерологу. Но если причина проявившихся симптомов не известна, то следует обратиться к терапевту, который сам направит к необходимому специалисту.
Скорую помощь необходимо вызывать если:
- Пациенту меньше трех или более семидесяти лет. Маленькие дети и люди преклонного возраста наиболее подвержены проявлению побочных эффектов;
- Больная — беременная или кормящая мама, т.к. её заболевание может передаться ребёнку;
- Если рези в животе длятся более двух часов;
- Рвота имеет желтоватый или зеленый оттенок;
- В каловых массах или рвоте присутствуют сгустки крови;
- Возникают неприятные ощущения в желудке во время приема пищи или во время сна;
- Присутствует повышение температуры тела более 38°С;
- Из-за возникших болевых ощущений человек теряет сознание;
- Боль возникает периодами на протяжении длительного времени.
Профилактические меры
- Необходимо соблюдать щадящую диету. При болях в желудке разрешена манная, рисовая, гречневая и овсяная каша. Можно есть отварное или паровое мясо, нежирную рыбу. Разрешено сливочное масло, творог, печеные фрукты, мед, некрепкий чай. Необходимо отказаться от горьких овощей, соусов, выпечки, копченостей, маринадов, газированных напитков и кофе;
- Следует как можно больше находиться на свежем воздухе. Рекомендуется гулять в парках, в которых произрастают садовые насаждения;
- Необходимо отказаться от табачной и алкогольной продукции, отрицательно влияющей на организм человека;
- Рекомендуется проходить диагностирование организма не реже одного раза в год. Таким образом, можно обнаружить заболевание на начальной стадии. Чем раньше начато лечение, тем оно будет эффективней. Запущенные хронические болезни лечатся очень тяжело, вызывая побочные эффекты.
Тошнота, рвота, боль в желудке являются следствием серьезных заболеваний. Поэтому при проявлении первых симптомов необходимо обратиться к специалисту. Врач должен назначить диагностирование и выявить причину неприятных ощущений. Промедление может стать причиной формирования осложнений.
