Сколько принимать плавикс после стентирования. Что принимать после стентирования или аортокоронарного шунтирования? Нужны ли лекарства? Профилактика тромбоза стента и шунта, плавикс и аспирин
ЛЕКАРСТВЕННАЯ ФОРМА, СОСТАВ И УПАКОВКА
Таблетки, покрытые оболочкой розового цвета, круглые, слегка выпуклые, с гравировкой «75» на одной стороне и «1171» — на другой; ядро таблетки белого цвета.
1 таб.
клопидогрела гидросульфат 97.875 мг,
что эквивалентно содержанию клопидогрела основания 75 мг
Вспомогательные вещества: маннитол, макрогол 6000, целлюлоза микрокристаллическая (с низким содержание воды, 90 мкм), масло касторовое гидрированное, гипромеллоза низкозамещенная.
Состав оболочки: Opadry 32K14834 (лактоза, гипромеллоза, триацетин, титана диоксид, железа оксид красный), воск карнаубский.
14 шт. — блистеры (1) — коробки картонные.
14 шт. — блистеры (2) — коробки картонные.
ФАРМАКОЛОГИЧЕСКОЕ ДЕЙСТВИЕ
Ингибитор агрегации тромбоцитов. Клопидогрел селективно ингибирует связывание аденозиндифосфата (АДФ) с рецепторами на тромбоците и активацию комплекса GPIIb/IIIa под действием АДФ, ингибируя таким образом агрегацию тромбоцитов. Клопидогрел также ингибирует агрегацию тромбоцитов, вызванную другими агонистами, путем блокады повышения активности тромбоцитов освобожденным АДФ. Клопидогрел необратимо связывается с АДФ-рецепторами тромбоцита. Следовательно, тромбоциты, вступившие с ним во взаимодействие, невосприимчивы к стимуляции АДФ в течение всего срока их жизни, и нормальная функция тромбоцитов восстанавливается со скоростью, соответствующей скорости обновления тромбоцитов.
С первого дня применения препарата отмечается значительное торможение агрегации тромбоцитов. Торможение агрегации тромбоцитов усиливается и стабильное состояние достигается через 3-7 дней. При этом средний уровень подавления агрегации тромбоцитов при применении суточной дозы 75 мг составляет 40-60%. Агрегация тромбоцитов и время кровотечения возвращаются к исходному уровню в среднем через 5 дней после прекращения лечения.
Препарат оказывает коронарорасширяющее действие. При наличии атеросклеротического поражения сосуда препятствует развитию атеротромбоза независимо от локализации процесса (сосуды головного мозга, сердца или периферические поражения).
ФАРМАКОКИНЕТИКА
Всасывание и распределение
После повторного приема внутрь Плавикса в дозе 75 мг/сут клопидогрел быстро абсорбируется. Однако концентрация его в плазме крови незначительна и через 2 ч после приема не достигает предела измерения (0.25 мкг/л). Клопидогрел и основной метаболит обратимо связываются с белками плазмы крови (98% и 94% соответственно).
Метаболизм
Клопидогрел быстро биотрансформируется в печени. Его основной метаболит, производное карбоксиловой кислоты, является неактивным, составляет около 85% циркулирующего в плазме соединения. Cmax данного метаболита в плазме крови после повторных приемов Плавикса в дозе 75 мг составляет около 3 мг/л и наблюдается приблизительно через 1 ч после приема.
Клопидогрел является предшественником действующего вещества. Его активный метаболит, тиольное производное, образуется путем окисления клопидогрела в 2-оксо-клопидогрел и последующего гидролиза. Окислительный процесс регулируется в первую очередь изоферментами CYP2B6 и CYP3А4, и в меньшей степени — CYP1А1, 1А2 и 1С19. Активный тиольный метаболит быстро и необратимо связывается с тромбоцитарными рецепторами, подавляя таким образом агрегацию тромбоцитов. Этот метаболит в плазме не обнаруживается.
Фармакокинетика основного метаболита показала линейную зависимость при применении клопидогрела в диапазоне доз от 50 до 150 мг.
Выведение
Около 50% принятой дозы выделяется с мочой и приблизительно 46% — с калом в течение 120 ч после введения. T1/2 основного циркулирующего метаболита составляет 8 ч после однократного и повторного приемов.
Фармакокинетика в особых клинических случаях
Концентрации основного циркулирующего метаболита в плазме крови при приеме 75 мг/сут оказались более низкими у пациентов с почечной недостаточностью тяжелой степени (КК 5-15 мл/мин) по сравнению с больными с почечной недостаточностью средней степени тяжести (КК 30-60 мл/мин) и здоровыми добровольцами. Хотя ингибирующий эффект на АДФ-индуцированную агрегацию тромбоцитов оказался сниженным (25%) по сравнению с таким же эффектом у здоровых добровольцев, время кровотечения было удлинено в такой же мере, как и у здоровых добровольцев, получавших Плавикс в дозе 75 мг/сут.
У больных циррозом печени прием клопидогрела в суточной дозе 75 мг в течение 10 дней был безопасен и хорошо переносился. Cmax клопидогрела как после приема однократной дозы, так и в равновесном состоянии была во много раз выше у больных циррозом, чем у здоровых лиц.
ПОКАЗАНИЯ
Профилактика атеротромботических нарушений у больных с выраженным атеросклерозом, в т.ч.:
После перенесенного инфаркта миокарда, ишемического инсульта или при диагностированном заболевании периферических артерий;
При остром коронарном синдроме без подъема сегмента ST (нестабильная стенокардия или инфаркт миокарда без патологического зубца Q) в комбинации с ацетилсалициловой кислотой;
При остром коронарном синдроме с подъемом сегмента ST (острый инфаркт миокарда) в комбинации с ацетилсалициловой кислотой, получающих медикаментозное лечение с возможным применением тромболитической терапии.
РЕЖИМ ДОЗИРОВАНИЯ
Для профилактики ишемических нарушений у больных после перенесенного инфаркта миокарда, ишемического инсульта и диагностированного заболевания периферических артерий взрослым (в т.ч. пациентам пожилого возраста) назначают 75 мг 1 раз/сут независимо от приема пищи. Лечение следует начинать в сроки от нескольких дней до 35 дней после перенесенного инфаркта миокарда с образованием патологического зубца Q и от 7 дней до 6 мес — после ишемического инсульта.
При остром коронарном синдроме без подъема сегмента ST (нестабильная стенокардия или инфаркт миокарда без зубца Q) лечение следует начинать с назначения однократной нагрузочной дозы 300 мг, а затем продолжать применение препарата в дозе 75 мг 1 раз/сут (с одновременным назначением ацетилсалициловой кислоты в дозе 75-325 мг/сут). Поскольку применение ацетилсалициловой кислоты в высоких дозах связано с большим риском кровотечений, рекомендуемая доза должна быть не выше 100 г. Курс лечения — до 1 года.
При остром инфаркте миокарда с подъемом сегмента ST препарат назначают в дозе 75 мг 1 раз/сут с использованием начальной нагрузочной дозы в комбинации с ацетилсалициловой кислотой в сочетании или без тромболитиков. Для пациентов в возрасте старше 75 лет лечение клопидогрелом должно осуществляться без использования нагрузочной дозы. Комбинированную терапию начинают как можно раньше после появления симптомов и продолжают в течение минимум 4 недель.
ПОБОЧНОЕ ДЕЙСТВИЕ
Безопасность клопидогрела была исследована в клинических испытаниях более, чем на 42 000 больных, включая свыше 9000 пациентов, принимавших препарат в течение года или более длительный срок. Клинически важные побочные эффекты, наблюдавшиеся в испытаниях CAPRIE, CURE, CLARITY и COMMIT, обсуждаются ниже. Переносимость клопидогрела в дозе 75 мг/сут в испытании CAPRIE соответствовала переносимости ацетилсалициловой кислоты в дозе 325 мг/сут. Общая переносимость препарата была подобна переносимости ацетилсалициловой кислоты, независимо от возраста, пола и расовой принадлежности больных.
Со стороны свертывающей системы крови: в испытании CAPRIE — общая частота кровотечений у больных, получавших клопидогрел или ацетилсалициловую кислоту, была 9.3%; частота тяжелых случаев при применении клопидогрела составляла 1.4%, а при применении ацетилсалициловой кислоты — 1.6%. У больных, получавших клопидогрел, желудочно-кишечные кровотечения встречались в 2.0% случаев, и в 0.7% случаев требовали госпитализации. У больных, которых лечили ацетилсалициловой кислотой, соответствующая частота составляла 2.7% и 1.1 %. Частота других кровотечений была выше у больных, получавших клопидогрел, по сравнению с ацетилсалициловой кислотой (7.3 и 6.5% соответственно). Однако частота тяжелых случаев была в обеих группах одинаковой (0.6 и 0.4% соответственно). Наиболее часто отмечали в обеих группах пурпуру/синяки/гематомы и носовые кровотечения. Менее часто встречались гематомы, гематурия и глазные кровотечения (в основном конъюнктивные). Частота внутричерепных кровотечений составила 0.4% у больных, получавших клопидогрел, и 0.5% у больных, получавших ацетилсалициловую кислоту.
В испытании CURE — применение комбинации клопидогрел + ацетилсалициловая кислота по сравнению с комбинацией плацебо + ацетилсалициловая кислота не приводило к статистически достоверному повышению опасных для жизни кровотечений (частота 2.2% по сравнению с 1.8%) или летальных кровотечений (частота 0.2% по сравнению с 0.2% соответственно), но риск крупных, малых и других кровотечений был достоверно выше при применении комбинации клопидогрел + ацетилсалициловая кислота: крупные кровотечения, не представляющие опасности для жизни (1.6% — клопидогрел + ацетилсалициловая кислота, 1.0% — плацебо + ацетилсалициловая кислота), прежде всего желудочно-кишечные кровотечения и кровотечения в месте инъекции, а также малые кровотечения (5.1% — клопидогрел + ацетилсалициловая кислота, 2.4% — плацебо + ацетилсалициловая кислота). Частота внутричерепных кровотечений составляла в обеих группах 0.1%. Частота крупных кровотечений при применении комбинации клопидогрел + ацетилсалициловая кислота зависела от дозы последней (200 мг: 4.9%), так же, как и при применении комбинации ацетилсалициловой кислоты с плацебо (200 мг: 4.0%). В ходе испытания риск кровотечений (представляющих опасность для жизни, крупных, малых, прочих) снижался: 0-1 месяц [клопидогрел: 599/6259 (9.6%); плацебо: 413/6303 (6.6%)], 1-3 месяца [клопидогрел: 276/6123 (4.5%); плацебо: 144/6168 (2.3%)], 3-6 месяцев [клопидогрел: 228/6037 (3.8%); плацебо: 99/6048 (1.6%)], 6-9 месяцев [клопидогрел: 162/5005 (3.2%); плацебо: 74/4972 (1.5%)], 9-12 месяцев [клопидогрел: 73/3841 (1.9%); плацебо: 40/3844 (1.0%)].
У больных, прекративших прием препарата более чем за 5 дней до хирургического вмешательства, не отмечалось повышения частоты крупных кровотечений в течение 7 дней после операции по коронарному шунтированию (4.4% в случае клопидогрел + ацетилсалициловая кислота и 5.3% в случае плацебо + ацетилсалициловая кислота). У больных, продолжавших принимать препарат в течение пяти дней до коронарного шунтирования, частота составляла 9.6% в случае клопидогрел + ацетилсалициловая кислота и 6.3% — в случае плацебо + ацетилсалициловая кислота.
В испытании CLARITY наблюдали общее повышение частоты кровотечений в группе клопидогрел + АСК (17.4%) по сравнению с группой плацебо + АСК (12.9%). Частота крупных кровотечений была в обеих гpyппax аналогичной (1.3% и 1.1% в гpyппax клопидогрел + АСК и плацебо + АСК соответственно). Эта величина была устойчивой во всех подгруппах больных, определенных по исходным характеристикам и типу фибринолитической или гепариновой терапии. Частота летальных кровотечений (0.8% и 0.6% в группах клопидогрел + АСК и плацебо + АСК соответственно) и внутричерепных кровотечений (0.5% и 0.7% в группах клопидогрел + АСК и плацебо + АСК соответственно) была низка и аналогична в обеих гpyппax.
В испытании COMMIT общая частота нецеребральных крупных кровотечений или церебральных кровотечений была низкой и аналогичной в обеих группах (0.6% и 0.5% в группах клопидогрел + АСК и плацебо + АСК соответственно).
Со стороны системы кроветворения: в испытании CAPRIE — тяжелая нейтропения (В испытаниях CURE и CLARITY число больных с тромбоцитопенией или нейтропенией было сходным в обеих группах.
Прочие клинически значимые побочные эффекты, отмеченные в испытаниях CAPRIE, CURE, CLARITY и COMMIT с частотой ≥ 0.1%, а также все тяжелые побочные эффекты представлены ниже, в соответствии с классификацией ВОЗ. Их частота определена следующим образом: частые (> 1/100, 1/1000, 1/10000,
Со стороны ЦНС и периферической нервной системы: иногда - головная боль, головокружение, парестезии; редко - вертиго.
Со стороны пищеварительной системы: часто - диспепсия, диарея, абдоминальные боли; иногда - тошнота, гастрит, метеоризм, запор, рвота, язвенная болезнь желудка и двенадцатиперстной кишки.
Со стороны свертывающей системы крови: иногда - удлинение времени кровотечения.
Со стороны системы кроветворения: иногда - лейкопения, снижение числа нейтрофилов и эозинофилия, снижение числа тромбоцитов.
Дерматологические реакции: иногда - сыпь и зуд.
Постмаркетинговые данные
Со стороны свертывающей системы крови: наиболее часто - кровотечения (в большинстве случаев - в течение первого месяца лечения). Известно несколько случаев с летальным исходом (внутричерепные, желудочно-кишечные и ретроперитонеальные кровотечения); имеются сообщения о тяжелых случаях кожных кровоизлияний (пурпура), скелетно-мышечных кровотечений (гемартроз, гематома), глазных кровоизлияниях (конъюнктивальных, окулярных, ретинальных), носовых кровотечениях, кровохарканьи, легочных кровотечениях, гематурии и кровотечениях из операционной раны; у больных, принимавших клопидогрел одновременно с ацетилсалициловой кислотой или с ацетилсалициловой кислотой и гепарином, также отмечались случаи тяжелых кровотечений.
В дополнение к данным клинических испытаний были спонтанно заявлены следующие побочные явления. В каждом классе системы органов (по классификации MedDRA) они приведены с указанием частоты. Термин "очень редко" соответствует частоте
Со стороны системы кроветворения: очень редко - тромбоцитопеническая тромбогемолитическая пурпура (1 на 200 000 больных), тяжелая тромбоцитопения (число тромбоцитов ≤ 30 000/мкл), гранулоцитопения, агранулоцитоз, анемия и апластическая анемия/панцитопения.
Со стороны ЦНС: очень редко - спутанность сознания, галлюцинации.
Со стороны сердечно-сосудистой системы: очень редко - васкулит, снижение АД.
Со стороны дыхательной системы: очень редко - бронхоспазм, интерстициальный пневмонит.
Со стороны пищеварительной системы: очень редко - колит (в т.ч. язвенный или лимфоцитарный колит), панкреатит, изменение вкусовых ощущений, стоматит, гепатит, острая печеночная недостаточность, повышение активности печеночных ферментов.
Со стороны костно-мышечной системы: очень редко - артралгия, артрит, миалгия.
Со стороны мочевыводящей системы: очень редко - гломерулонефрит, увеличение креатинина крови.
Дерматологические реакции: очень редко - буллезная сыпь (многоформная эритема, синдром Стивенса-Джонсона, токсический эпидермальный некролиз), эритематозная сыпь, экзема, плоский лишай.
Аллергические реакции: очень редко - ангионевротический отек, крапивница, анафилактоидные реакции, сывороточная болезнь.
Прочие: очень редко - повышение температуры.
ПРОТИВОПОКАЗАНИЯ
Печеночная недостаточность тяжелой степени;
Острое кровотечение (например, при пептической язве или внутричерепном кровоизлиянии);
Беременность;
Период лактации (грудное вскармливание);
Детский возраст до 18 лет (безопасность и эффективность применения не установлены);
Повышенная чувствительность к компонентам препарата.
С осторожностью следует назначать препарат при заболеваниях печени и почек (в т.ч. при умеренной печеночной и/или почечной недостаточности), травмах, предоперационных состояниях.
БЕРЕМЕННОСТЬ И ЛАКТАЦИЯ
ОСОБЫЕ УКАЗАНИЯ
При применении Плавикса анализ крови должен быть проведен в течение первой недели лечения в случае комбинирования препарата с ацетилсалициловой кислотой, НПВС, гепарином, ингибиторами гликопротеина IIb/IIIа или фибринолитиками, а также у больных, подверженных повышенному риску кровотечения, связанному с травмой, хирургическими вмешательствами или другими патологическими состояниями.
В связи с риском развития кровотечения и гематологических побочных эффектов в случае появления в ходе лечения указывающих на это клинических симптомов необходимо немедленно провести анализ крови (АЧТВ, количество тромбоцитов, тесты функциональной активности тромбоцитов) и функциональной активности печени.
При планируемых хирургических вмешательствах курс лечения Плавиксом следует прекратить за 7 дней до операции.
Клопидогрел должен применяться с осторожностью у больных с риском кровотечений (особенно желудочно-кишечных и внутриглазных).
Больных следует предупредить о том, что они должны сообщать врачу о каждом случае кровотечения.
Были отмечены случаи развития тромботической тромбоцитопенической пурпуры (ТТП) после приема клопидогрела. Это характеризовалось тромбоцитопенией и микроангиопатической гемолитической анемией в сочетании с либо неврологической симптоматикой, нарушениями функции почек или лихорадкой. Развитие ТТП может представлять угрозу для жизни и требовать принятия неотложных мер, включая плазмаферез.
Из-за недостаточного объема данных клопидогрел не следует назначать в остром периоде ишемического инсульта (в первые 7 дней).
Препарат следует назначать с осторожностью у больных с нарушенной функцией почек.
Клопидогрел следует назначать с осторожностью больным с умеренными нарушениями функции печени, у которых возможно возникновение геморрагического диатеза.
У больных с врожденной непереносимостью галактозы, синдромом мальабсорбции глюкозы-галактазы и дефицитом лактазы не следует принимать клопидогрел.
Влияние на способность к вождению автотранспорта и управлению механизмами
Никаких признаков ухудшения способности управления автомобилем или уменьшения психической работоспособности после приема Плавикса обнаружено не было.
ПЕРЕДОЗИРОВКА
Симптомы: удлинение времени кровотечения и последующие осложнения.
Лечение: при возникновении кровотечения должна быть проведена соответствующая терапия. Если необходима быстрая коррекция удлинившегося времени кровотечения, рекомендуется переливание тромбоцитарной массы. Специфического антидота нет.
ЛЕКАРСТВЕННОЕ ВЗАИМОДЕЙСТВИЕ
Совместное применение клопидогрела с варфарином не рекомендуется, поскольку такая комбинация может усилить интенсивность кровотечения.
Назначение ингибиторов гликопротеина IIb/IIIа совместно с Плавиксом требует осторожности.
Ацетилсалициловая кислота не изменяет ингибирующего эффекта Плавикса на АДФ-индуцированную агрегацию тромбоцитов, но Плавикс усиливает действие ацетилсалициловой кислоты на коллаген-индуцированную агрегацию тромбоцитов. Совместное применение этих препаратов требует осторожности. Однако при остром коронарном синдроме без подъема сегмента ST рекомендуется длительное совместное применение Плавикса и ацетилсалициловой кислоты (до 1 года).
При одновременном применении с гепарином, по данным клинического испытания, проведенного на здоровых добровольцах, Плавикс не изменяет ни общей потребности в гепарине, ни действия гепарина на свертывание крови. Одновременное применение гепарина не изменяло ингибирующего действия Плавикса на агрегацию тромбоцитов. Однако безопасность такой комбинации до настоящего времени не установлена, и одновременное применение этих препаратов требует осторожности.
Безопасность совместного применения клопидогрела, фибрин-специфических или фибрин-неспецифических тромболитических препаратов и гепарина была исследована у больных с острым инфарктом миокарда. Частота клинически значимых кровотечений была аналогична той, что наблюдалась в случае совместного применения тромболитических средств и гепарина с ацетилсалициловой кислотой.
Назначение НПВС совместно с Плавиксом требует осторожности.
Не отмечено клинически значимого фармакодинамического взаимодействия при применении Плавикса совместно с атенололом, нифедипином, фенобарбиталом, циметидином, эстрогенами, дигоксином, теофиллином, толбутамидом, антацидными средствами.
УСЛОВИЯ ОТПУСКА ИЗ АПТЕК
Препарат отпускается по рецепту.
УСЛОВИЯ И СРОКИ ХРАНЕНИЯ
Список Б. Препарат следует хранить в недоступном для детей месте при температуре не выше 30°C. Срок годности — 3 года.
Статья, опубликованная на сайте angioplasty.org, перевод которой мы предлагаем вашему вниманию, не только дает представление о недалеком будущем сердечно-сосудистой диагностики, но и содержит важную информацию о происхождении требований длительного назначения дорогостоящего препарата Плавикс после коронарной ангиопластики (ТБКА со стентированием)
Вопрос, волнующий многих пациентов, перенесших транслюминальную коронарную балонную ангиопластику (ТБКА) с применением стентов с лекарственным покрытием: «Когда я смогу прекратить прием плавикса? Когда мой суперсовременный стент наконец приживется и сможет эффективно функционировать без необходимости постоянно принимать таблетки?» Подобные вопросы часто возникают на американских и британских интернет-форумах, посвященные проблемам ангиопластики, по сообщению интернет-издания ANGIOPLASTY.ORG
На этот наболевший вопрос в настоящее время никто с уверенность ответить не может. Недавно опубликованные в журнале Американской Коллегии кардиологов (Journal American College of Cardiology) результаты апробации нового метода инвазивной визуализационной диагностики, получившего название Оптической Когерентной Томографии позволяют надеяться на скорое разрешение этого затруднения.
Суть проблемы заключается в том, что чем дольше металлический каркас стента непосредственно контактирует с кровью, тем выше риск образования на нем тромбов. Применение дезагрегантов улучшает «текучие» свойства крови и препятствует налипанию тромбоцитов на стенте до тех пор, пока последний не покроется эндолтелиальными клетками (клетками, покрывающими нормальный сосуд изнутри). До появления Оптической Когерентной Томогрофафии не существовало метода, позволяющего непосредственно наблюдать за этим процессом, за исключением секционных исследований (материалов паталогоанатомических исследований, именно патолог Рене Вирмани (Renu Virmani) в числе первых обратила внимание на медленное образование защитной клеточной пленки на стентах). Применение нового метода визуального контроля за «заживлением» стента может иметь существенное значение для многих пациентов.
Десятилетие назад, с появлением первых «голых» металлических стентов (Bare Metal Stents - BMS), Федеральное агентство по контролю за питанием и лекарствами США (U.S. Food and Drug Administration - FDA) стало требовать обязательного назначения соответствующим пациентам двойной дезагрегантной терапии (аспирин плюс клопидогрель-Плавикс, либо аспирин плюс тиклопедин-Тиклид) на протяжении 4-6 недель. Исследования показывали, что этого времени было достаточно для «эндотелизации» стента, его «приживления». Образующийся защитный покров из эндотелиальных клеток обеспечивал достаточную защиту от образования на металлическом каркасе тромботических масс. Однако при этом примерно у 20% пациентов разростание эндотелия было настолько избыточным, что создавало препятствие нормальному току крови. Этот феномен получил название «внутристентового» рестеноза («in-stent restenosis»).
Применение стентов с лекарственным покрытием (Drug Eluting Stents - DES), «элютированных» стентов, должно было решить эту проблему, так как лекарства, наносимые на стент, значительно замедляли прорастание эндотелиальных клеток вокруг элементов металлического каркаса, но в то же время увеличивали продолжительность контакта крови непосредственно с металлом и удлиняли опасный для образования тромбов период. В связи с этим FDA более чем утроило продолжительность обязательной дезагрегантной терапии, необходимой для безопасного покрытия стентов слоем эндотелиальных клеток.
Тем не мене на исходе 2006-го, через три года после официального разрешения для применения «элютированных» стентов в Соединенных Штатах, появились сообщения о развитии «поздних» рестенозов по истечению 6 месяцев после ангиопластики с использованием стентов нового типа. И хотя пациенты с подобными поздними рестенозами составили менее 1 % от общего числа, тромбоз стента был причиной острого коронарного синдрома и смерти более чем у трети из них. В ответ на это FDA провело 2-х дневные слушания, одним из результатов которых стало требование ко всем ведущим кардилогическим центрам США установить однолетний минимум двойной дезанрегантной терапии для пациентов после ангиопластики «элютированными» стентами, предполагая (подразумевая), что риск неожиданного кровотечения либо другой неблагоприятной реакции на дезагреганты сведен к минимуму. Такое предписание было сделано на основе «наилучшей (экспертной) оценки» («best estimate»), а не в результе исследований, так как последних просто не было проведено, и вопрос о действительно оправданной продолжительности дезагрегантной терапии остался открытым.
Остались и так называемые 22 Ограничения (Catch-22), установленные FDA для назначения длительной дезагрегантной терапии. И что же теперь нам остается делать в случаях, если пациент имеет повышенную чувствительность к Плавиксу, или аллергию на него, или высокий риск геморрагических осложнений? Что предпринять, если пациенту предстоит оперативное вмешательство, например, протезирование коленного сустава, которое требует отмены Плавикса? Что, наконец, делать, если пациент не может себе позволить тратить ежедневно $4 на Плавикс? И, одновременно с этим, что делать, если достоверно установлено неблагоприятное влияние раннего прекращения приема дезагрегантов на риск острой коронарной патологии и смерти?
Итак, почему так важно непосредственно визуализировать стент? Доктор Марк Д. Фельдман, руководитель лаборатории зондирования сердца Университета при Техасском Центре Исследований в области Здравоохранения (Cardiac Catheterization Laboratories at University of Texas Health Science Center) в Сан-Антонио, один из разработчиков технологии Оптической Когерентной Томографии, пояснил для ANGIOPLASTY.ORG:
| «Как долго Вам необходимо принимать Плавикс? FDA приблизительно ограничивает этот период до 12 месяцев. Но для многих из нас и такой срок является недостаточным. Мы все еще видим пациентов, у которых острый тромбоз стента развивается через 2-3 года после имплантации. Вы почти никогда не столкнетесь с подобным явлением в случае использования «голого» металлического стента. Не более одного осложнения на 200 имплантаций - верно? Прозвучит достаточно удручающе, но, возможно, мы вплотную подошли к тому, что пациенты с «элютированными» стентами должны пожизненно принимать Плавикс. Проведение ОКТ позволяет нам с уверенностью определить: Ага! На элютированном стенте нашего пациента образовался надежный эндотелиальный покров. Риск острого тромбоза стента у него очень низок. Плавикс уже пора отменить!» (доктор медицины Марк Д. Фельдман, соавтор технологии Оптической Когерентной томографии, Сан-Антонио, США) |
Как и внтутрисосудистое ультразвуковое исследование (ВСУЗИ), ОКТ выполняется с помощью интервенционной катетеризационной техники в соответствующих лабораториях. Хотя ВСУЗИ позволяет отобразить структуру сосудистой стенки на более значительную глубину, ОКТ обладает лучшей разрешающей способностью при исследовании собственно внутренней поверхности сосуда (10 мкм), что помогает легко установить степень развития покровного эндотелия на каркасе стента. Высокая разрешающая способность метода ОКТ дает возможность даже оценить состояние элементов «покрышек», прикрывающих опасное полужидкое жировое ядро в так называемых «уязвимых (атеросклеротических) бляшках» («vulnerable plaques»). Подобные бляшки обычно имеют размеры около 30 мкм, что позволяет легко идентифицировать их с помощью ОКТ. Выявление таких бляшек и оценка их состояния позволяют своевременно принимать меры по профилактике и лечению коронарных осложнений, особенно при совместном использовании ОКТ и ВСУЗИ, что даст возможность получить более полную комплексную информацию о состоянии коронарных артерий.
Результаты сравнения возможностей ОКТ и ВСУЗИ в эксперименте на животных были опубликованы в последнем номере нового журнала Американской Коллегии Кардиологов - «JACC intervention» (интервенционная кардиология). Эти результаты показывают действительное преимущество метода ОКТ в определении степени «эндотелизации» стента. Кроме того, в редакционном комментарии доктор Карио Ди Марио из Королевского госпиталя Бромптон (Западный Лондон) подчеркнул важность этого достижения в определении оптимального времени проведения дезагрегантной терапии после стентирования:
Оптическая когерентная томография находится пока в стадии разработки, но ее становление идет быстрыми темпами. Менее чем через месяц после опубликования в журнале JACC Intervention результатов исследований на животных, Волкано Корпорейшен (Volcano Corp.) объявило о начале первых клинических испытаниях ОКТ. Корпорация Волкано надеется, что данный метод исследования будет официально разрешен к применению в Соединенных Штатах уже во второй половине 2009 года.
Плавикс представляет собой антиагрегант. Один из метаболитов которого является ингибитором агрегации тромбоцитов. Основной метаболит клопидогрел селективно ингибирует связывание АДФ с P2Y12-рецептором тромбоцитов и последующую АДФ-опосредованную активацию комплекса гликопротеина IIb/IIIа, приводя к подавлению агрегации тромбоцитов.
Состав и форма выпуска
Форма выпуска
Плавикс выпускается в форме таблеток, покрытых тонкой оболочкой нежного розового цвета.
Состав средства
Основной компонент клопидогрела гидросульфат (форма II), что соответствует содержанию клопидогрела – 75 мг.
Дополнительные составляющие препарата: маннитол, макрогол 6000, целлюлоза микрокристаллическая, гипролоза низкозамещенная, масло касторовое гидрогенизированное.
Состав оболочки: опадрай розовый, триацетин, краситель железа оксид красный (Е172), воск карнаубский – следы.
Фармакологическое действие
За счет необратимого связывания тромбоциты остаются невосприимчивыми к стимуляции АДФ в течение всего оставшегося срока своей жизни, что составляет максимум 10 суток. Прием Плавикса помогает восстановить нормальную функцию тромбоцитов, которая соответствует скорости их обновления. Агрегация тромбоцитов, вызываемая агонистами, отличными от АДФ, также ингибируется путем блокады усиленной активации тромбоцитов высвобождаемых АДФ.
Благодаря тому, что образование активного метаболита идет только при совместном участии изоферментов системы Р450, некоторые из них отличаются полиморфизмом или ингибируются другими лекарственными средствами, но стоит помнить, что не у всех пациентов может происходить нормальное подавление тромбоцитов. Если ежедневно принимать препарат Плавикс в дозировке 75 мг, то с первого дня начала терапии замечено сильное подавление АДФ-индуцированной агрегации тромбоцитов. Оно будет постепенно нарастать в течение первой недели, только после этого станет постоянным.
В нормальном ровном состоянии препарат подавляет более половины тромбоцитов, а после прекращения приема лекарственного средства агрегация тромбоцитов и время кровотечения постепенно возвращается к исходной степени в течение нескольких дней. Кроме этого препарат помогает предотвратить развитие атеротромбоза при любых локализациях атеросклеротического поражения сосудов, в том числе во время поражений церебральных, коронарных или периферических артерий.
Как показало клиническое исследование, у больных с фибрилляцией предсердий, у которых наблюдался хоть один из факторов риска развития патологий в сосудистой системе, но при этом они не имели возможности вести прием непрямых антикоагулянтов, препарат Плавикс при совместном приеме с аспирином снижает частоту появления инсульта, инфаркта миокарда, системной тромбоэмболии.
Показания к применению Плавикса
- с подтвержденной патологией периферических артерий;
- с ишемическим инсультом, препарат рекомендован с 7 дня заболевания до 6 месяцев;
- с инфарктом миокарда рекомендовано принимать через несколько дней, терапия должна длиться не более 35 дней;
- с острым коронарным синдромом без элевации сегмента S–T в комбинации с кислотой ацетилсалициловой (инфаркт миокарда при отсутствии патологического зубца Q на электрокардиограмме, нестабильная стенокардия).
Противопоказания
- аллергические реакции на компоненты препарата;
- беременность и грудное вскармливание;
- дефицит лактазы, редкая наследственная непереносимость галактозы, синдром мальабсорбции глюкозы-галактозы;
- кровотечения в острой форме;
- детский возраст до 18 лет;
- сложные патологии печени.
Побочные действия
Со стороны желудка и кишечника: болевой синдром в области желудка, диарея, метеоризм, тошнота, пептическая язва, панкреатит, гепатит, колит и другие.
Со стороны ЦНС после приема средства возможны: боли в голове, головокружение, спутанное сознание, нарушения вкусовых качеств.
Со стороны системы кроветворения: снижение количества эозинофильных и нейтрофильных гранулоцитов, лейкопения, уменьшение количества тромбоцитов и увеличение времени кровотечения; тяжелая тромбоцитопения; агранулоцитоз, гранулоцитопения, анемия.
Со стороны кожи: зуд, сыпь, мультиформная эритема, крапивница, эритематозная сыпь, ангионевротический отек.
Со стороны дыхательной системы могут встречаться бронхоспазмы.
Инструкция по применению
Способ и дозировка
По инструкции таблетки нужно принимать внутрь. Взрослым рекомендуют принимать по 1 таблетке – 75 мг в сутки, вне зависимости от приема пищи. Пациентам с острым коронарным синдромом без элевации сегмента S–T – рекомендуется использовать препарат Плавикс первые сутки 300 мг, а дальше лечение продолжается в дозе 75 мг в сочетании с кислотой ацетилсалициловой от 75 до 325 мг в сутки.
Больным, которым препарат Плавикс нужен для того, чтобы предупредить ишемию или же после перенесенного ишемического инсульта, инфаркта миокарда и при подтвержденном окклюзионном синдроме периферических артерий рекомендуется использовать препарат в дозировке по 75 мг в сутки с первых дней патологии.

Схема приема
При лечении препаратом, особенно это касается начала терапии или после кардиологических хирургических вмешательствах необходимо внимательно следить за пациентом, чтобы при первых появлениях кровотечений предпринять все необходимые меры. В связи с тем, что использование препарата Плавикс может вызвать кровотечение и гематологические нежелательные эффекты в тех случаях, когда появились клинические симптомы, очень напоминающие появление кровотечения нужно срочно сделать анализ крови, определить АЧТВ, количество тромбоцитов, узнать показатели их активности и провести диагностику.
Плавикс, как и другие антитромбоцитарные лекарственные средства нужно с особой осторожностью принимать пациентам с разного рода травмами, операциями или другими сложными патологическими состояниями. Связано это с риском усиления кровотечений, также пациентам, которым прописана ацетилсалициловая кислота, ингибиторы ЦОГ-2, гепарин из-за повышенного риска развития кровотечения.
Плавикс для детей
Детям и подросткам в возрасте до 18 лет категорически запрещено принимать препарат.
При беременности и лактации
Беременным женщинам и кормящим грудью нельзя принимать препарат, он может нанести непоправимый вред не только младенцу, но и женщине.
Особые указания
Что касается курса лечения, то в инструкции по применению отмечается, что в каждом отдельном случае он подбирается индивидуально. Но было замечено, что максимальный эффект от приема появляется через 3 месяца, а у отдельных пациентов и через год.
Взаимодействие с другими препаратами
Совместный прием Плавикса с Варфарином может усилить кровотечение, поэтому не стоит совмещать эти два препарата, если это не очень нужно. Если пациента готовят к плановой операции, но при этом нет нужды в антитромбоцитарном эффекте, то за неделю до хирургического вмешательства прием Плавикса прекращают.
Перед тем как больной начнет использование препарата его нужно предупредить обо всех нежелательных последствиях, чтобы при первом дискомфорте он сразу обратился за помощью к специалисту. Во время проведения терапии необходимо контролировать функциональную активность печени. При тяжелых поражениях печени следует помнить о риске развития геморрагического диатеза.
Отечественные и зарубежные аналоги
Подобрать правильно аналог Плавикса может только лечащий доктор. Стоит помнить, что подобные лекарственные средства имеют ряд противопоказаний и серьезных побочных эффектов от применения, чтобы не навредить здоровью не стоит заниматься самолечением. Среди аналогов Плавикса можно отметить:
- Агрелид;
- Ареплекс;
- Агренокс;
- Дилоксол;
- Вазотик;
- Иломедин.
Цена в аптеках
Цена на Плавикс в разных аптеках может существенно отличаться. Это связано с использованием более дешёвых компонентов и ценовой политикой аптечной сети.
Ознакомьтесь с официальной информацией о препарате Плавикс, инструкция по применению которого включает общие сведения и схему лечения. Текст предоставлен исключительно для ознакомления и не может служить заменой консультации врача.
Нужно ли как-то дальше лечиться после стентирования или АКШ?
Ведь стенокардии больше нет, чувствую себя хорошо, работаю, хочется забыть о болезни.
Стенокардии больше нет, но сама причина болезни - атеросклероз - осталась, и факторы риска ее тоже.
Лишних лекарств пить не нужно, но забывать о болезни нельзя, иначе она сама о себе скоро напомнит.
Вот что нужно обязательно делать и как лечиться после стентирования или аортокоронарного шунтирования, даже если Вы практически не чувствуете себя больным:
1) Принимать назначенные врачом после процедуры лекарства для профилактики образования тромба в стенте или шунтах, как правило, это комбинация плавикса (либо тикагрелора - брилинты) и аспирина.
Необходимость этого связана с тем, что при атеросклерозе и ИБС всегда существует повышенная склонность тромбоцитов к тромбообразованию и закупориванию сосудов, что представляет наибольшую опасность в течение первого года после стентирования или шунтирования. После истечения этого срока следует постоянно принимать один из двух антиагрегантных препаратов (чаще остается аспирин). Доказано, что это эффективно предотвращает развитие инфаркта миокарда в дальнейшем и увеличивает продолжительность жизни при ИБС.
2) Резко ограничить содержание жиров животного происхождения в пище и принимать холестериноснижающие препараты для нормализации уровня холестерина в крови.
Иначе будет прогрессировать атеросклероз и образуются новые бляшки, сужающие сосуды.
3) При наличии повышенного давления строго его контролировать с помощью регулярного (!) приема лекарств.
Нормализация давления значительно снижает риск как развития инфаркта миокарда в последующей жизни, так и предотвращает риск инсульта, в том числе, мозгового кровоизлияния после стентирования. Доказано, что наиболее полезны при этом с точки зрения увеличения продолжительности жизни препараты, которые называются ингибиторы АПФ и бета-блокаторы
.
4) При наличии сахарного диабета - строгая диета и сахароснижающие препараты
для стойкой нормализации уровня сахара в крови.
5) Необходимо помнить, что существуют нелекарственные меры
, направленные на ликвидацию важнейших факторов риска развития инфаркта миокарда, которые не менее важны, чем прием лекарств.
Мало того, лечение значительно менее эффективно при их несоблюдении
. Это полный отказ от курения, нормализация массы тела при ее избытке за счет низкокалорийной и низкосолевой диеты и регулярная физическая активность - минимум 30 минут в день 5-7 дней в неделю.
Какие лекарства необходимо принимать после стентирования для профилактики образования тромба в стенте?
Наиболее эффективна следующая схема:
1) При применении простого металлического стента в течение минимум одного месяца после стентирования
, а желательно - до года, нужно ежедневно принимать два препарата
: аспирин-кардио
в дозе 300 мг и плавикс
в дозе 75 мг. Затем нужно перейти на постоянный прием аспирина
в дозе 100 мг ежедневно.
2) После установки стента с лекарственным покрытием в течение минимум 12 месяцев
требуется принимать аспирин-кардио
в дозе 300 мг в комбинации с плавиксом
75 мг, затем перейти на постоянный прием аспирина
в дозе 100 мг ежедневно.
Вместо плавикса может использоваться новый препарат аналогичного действия, но более эффективный, тикагрелор (брилинта)
в дозе 90 мг 2 раза в сутки.
Если есть какие-либо индивидуальные особенности, влияющие на эту схему, врач может ее скорректировать. Но необходимо помнить, что минимальный срок двойной профилактики тромбоза после установки стента с лекарственным покрытием - 6 месяцев
.
Иногда лечение плавиксом отменяют преждевременно из-за боязни усиления кровоточивости, чаще всего - гипотетического. Следует иметь в виду, что риск тромбоза стента и его тяжелых последствий гораздо серьезнее при преждевременном прекращении приема плавикса и аспирина именно в случае установки покрытого лекарством стента
. Тромбоз этих стентов может развиться в поздние сроки - до года после стентирования.
Если пациент не может гарантировать, что в течение 12 месяцев после стентирования он будет строго соблюдать предписанный режим приема плавикса и аспирина, это является серьезным аргументом для врача против использования стентов с лекарственным покрытием
. В такой ситуации нужно ограничиться установкой простого металлического стента.
Нужно иметь в виду также, что желательно никаких операций на эти 12 месяцев не планировать, чтобы не пришлось столкнуться с необходимостью решения вопроса об отмене плавикса из-за опасности послеоперационного кровотечения. Плановые операции нужно отложить до окончания периода приема плавикса.
Будьте осторожны после стентирования: избегайте травм, порезов и т.п. Если возникает необходимость в какой-либо срочной операции в этот период, в связи с которой есть реальная угроза кровотечения во время нее или после, из-за чего плавикс должен быть отменен, прием аспирина обязательно должен продолжаться. Как только будет возможно после операции, прием плавикса необходимо возобновить.
Какие лекарства необходимо принимать для профилактики образования тромба в шунтах?
Всем пациентам, перенесшим аортокоронарное шунтирование (АКШ) необходим неограниченно долгий (пожизненный) приём аспирина в суточной дозе 100 мг либо плавикса в дозе 75 мг.
Если АКШ было предпринято в связи с инфарктом миокарда, на период от 9 до12 месяцев после операции к постоянному приёму аспирина следует добавить клопидогрель (плавикс) в дозе 75 мг в сутки.
Мне поставили стент 3 месяца назад. Что делать, если мне сейчас нужно удалить зуб, и стоматолог настаивает на прекращении приема плавикса и аспирина
, боится кровотечения после удаления?
Преждевременная отмена профилактики тромбоза стента значительно опаснее. Проверено и доказано, что, как правило, прием аспирина и плавикса не делает кровотечение из лунки удаленного зуба дольше и обильнее, и удаление зуба (так же как и кровоточивость десен, слизистой носа, из мелких порезов) не требует прекращения их приема
. Необходимо более активно проводить местные кровоостанавливающие мероприятия (применение гемостатической губки в лунке и т.п.). Любые рекомендации по прекращению отмены приема плавикса и аспирина сначала необходимо обсудить со специалистом, выполнявшим стентирование, и делать это только в исключительных случаях с его ведома и разрешения.
Как определить, что лекарство, которое я принимаю для снижения холестерина, действительно эффективно и предупреждает образование новых бляшек в сосудах?
По достижению уровня холестерина, который является целевым
, т.е. и позволяет добиться остановки прогрессирования атеросклероза. У людей, больных ИБС, таким целевым уровнем считается показатель холестерина липопротеидов низкой плотности (т.е., бета-липопротеиды) ниже 2,6 ммоль/л. Для тех, кто не бросил курить, перенес инфаркт миокарда, у кого есть сопутствующий сахарный диабет, таким оптимальным уровнем будет еще более низкий: 1,8 ммоль/л.
Плавикс – лекарственный препарат, имеющий в составе клопидогрель. Ииспользуется для лечения и профилактики сердечно-сосудистых заболеваний. Официальное международное непатентованное наименование плавикса – клопидогрел. В классификации фармакологических средств АТХ препарат обозначается латинскими буквами и цифрами B01AC04.
Препарат «Плавикс»
Клопидогрель – пролекарство. После абсорбции клопидогрель окисляется с помощью цитохромома Р-450 до фармакологически активного метаболита. Поэтому мощные ингибиторы CYP2C19 способны ограничивать биодоступность плавикса и снижать его эффективность.
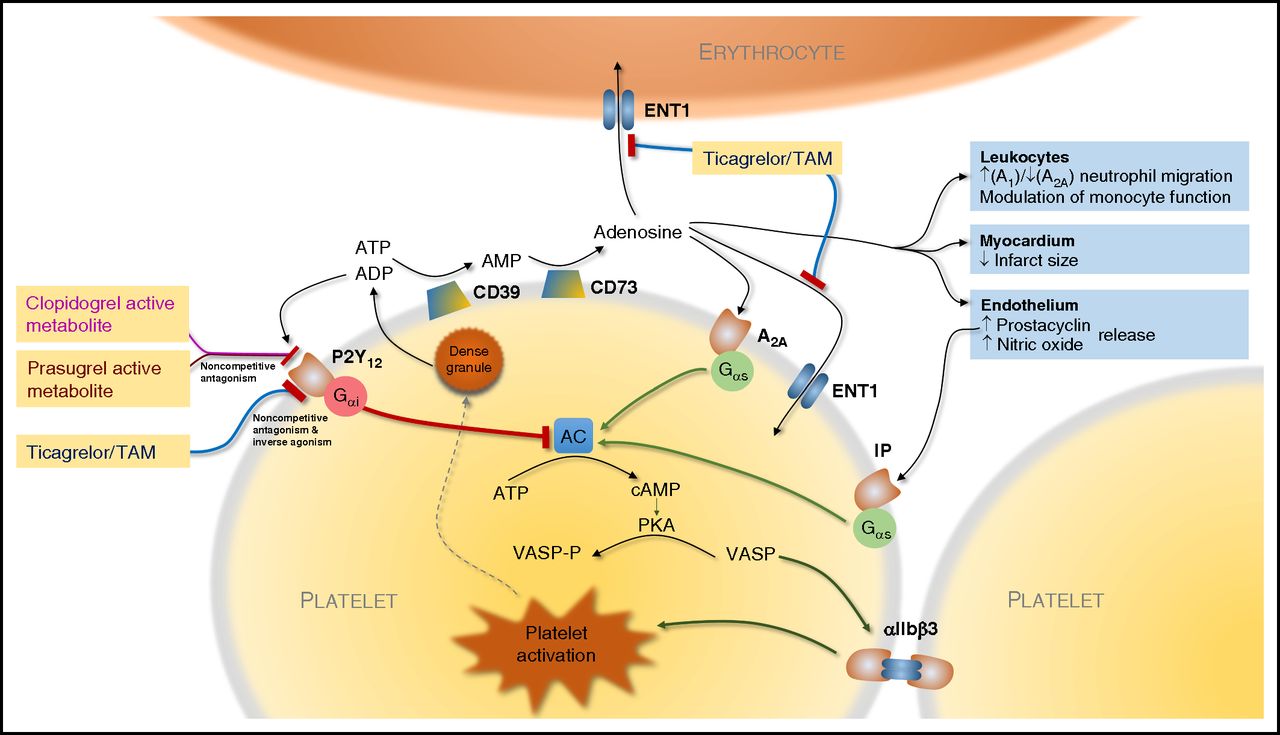 Фармакодинамика препарата «Плавикс»
Фармакодинамика препарата «Плавикс» Фармакологически активный метаболит блокирует связывание АДФ с P2Y 12 рецепторами тромбоцитов. АДФ-зависимая активация тромбоцитов через рецепторный комплекс гликопротеидов не реализуется. Отличие аспирина от плавикса в том, что он ингибирует агрегацию тромбоцитов, блокируя циклооксигеназы СОХ-1 и COX-2, а не АДФ-рецепторы.
Активный метаболит плавикса
Поскольку блокирование рецептора P2Y 12 необратимо, тромбоциты не способны «слипаться» на протяжении всей жизни. Способность коагуляции вновь восстанавливается только с образованием новых тромбоцитов – через 8-10 дней. Плавикс имеет относительно долгий период полувыведения – 7-12 часов.
Показания к применению препарата
Плавикс показан для профилактики атеротромботических катастроф. Основные показания к применению препарата:
- Монотерапия после инфаркта миокарда или во время ИБС. Из-за профиля побочных эффектов профилактика повторного инсульта возможна только в случае, если другие препараты не оказывают необходимого эффекта.
- В комбинации с аспирином при остром коронарном синдроме (ОКС).
- Стентирование коронарных сосудов.
- После сердечного приступа с подъемом сегмента ST, связанном с тромболизом.
Поскольку максимальный эффект дозы в 150 миллиграммов достигается только через 2-5 дней, рекомендуется назначение нагрузочной дозы при ОКС. После обычной нагрузочной дозы количеством 300-600 мг эффект плавикса появляется через 4-8 часов в зависимости от индивидуальных особенностей метаболизма пациента.
 Инфаркт
Инфаркт Оценка эффективности препаратов
Значительная эффективность плавикса в сравнении с аспирином наблюдается в последних клинических исследованиях.
После проведения стентирования врач назначает оба препарата. Хотя аспирин следует принимать пожизненно после имплантации стента, а продолжительность лечения плавиксом составляет 5-7 месяцев. После ОКС применение препарата показано до 9 месяцев. Точная продолжительность этой двойной антитромбоцитарной терапии — предмет научных дискуссий.
В случае инсульта двойная антиагрегантная терапия не улучшает результат лечения и приводит к более сильному кровотечению. По этой причине монотерапия аспирином обычно рекомендуется пациентам с инсультом. Только пациентам с высоким риском может помочь монотерапия плавиксом.
Таблетки плавикс 75 мг: инструкция по применению плавикса
Взрослые и старшие пациенты должны принимать одну таблетку ежедневно, независимо от приема еды. Пациентам с атеросклерозом сердечных артерий, которые уже имели эпизоды ОКС, назначается начальная нагрузочная дозировка в 400-600 мг активного вещества.
Затем необходимо употреблять 75 миллиграммов плавикса ежедневно (утром или вечером) долгосрочным курсом. При комбинированной терапии на постоянной основе можно назначать максимум 100 мг аспирина/сут или других антитромбоцитарных веществ.
 Препарат с Аспирином и Плавиксом – Брилинта
Препарат с Аспирином и Плавиксом – Брилинта После инфаркта миокарда с увеличением сегмента ST на ЭКГ терапия начинается у пациентов в возрасте до 65 лет с нагрузочной дозой. Более старым пациентам (старше 65) не рекомендуется использование высокой дозы. Во всех случаях суточная доза в 75 миллиграммов плавикса в течение четырех недель дополняется ацетилсалициловой кислотой. Более подробную информацию о том, как правильно применять плавикс, можно прочитать в аннотации.
Внимание! Плавикс отпускается в аптеках строго по рецепту. Выписать рецептуру сможет только лечащий кардиолог.
Плавикс и его аналоги: что лучше?
Самые известные торговые наименования заменителей плавикса:
- Атерокард (страна-производитель Украина).
- Деплатт (от индийского производителя).
- Клопидогрель (российского производства от фирмы «Ивзарино»).
Некоторые дженерики стоят дешево, а некоторые имеют дорогой прайс, однако действующее вещество у всех одно – клопидогрель. Различие — только в стоимости и концентрации активного вещество. В остальном разницы между ними нет.
Читайте также : Препарат из линейки аналогов – инструкция по применению, состав, аналоги, цены и отзывы
Побочные эффекты препарата
Побочные реакции на медикаменты варьируются в зависимости от формы выпуска (таблетка, мазь, раствор в ампулах), способа введения (внутривенный, внутримышечный или пероральный) и индивидуальных характеристик конкретного пациента.
Общие побочные эффекты плавикса:
- Геморрагии.
- Повреждение мелких сосудов.
- Эпистаксис.
- Кровоподтеки.
- Геморрагический инсульт.
- Субарахноидальное кровоизлияние.
- Диспепсия.
- Боли в эпигастрии.
- Диарея.
- Выраженные гематомы при инъекциях.
Необычные побочные действия плавикса:
- Дефицит белых кровяных клеток (лейкопения).
- Низкий уровень тромбоцитов (тромбоцитопения).
- Отсутствие незрелых клеток крови.
- Удлинение .
- Сильные кровоизлияние в головной мозг (некоторые случаи с летальным исходом).
- Мигрень.
- Психическая лабильность и раздражительность.
- Вестибулярные нарушения.
- Сонливость.
- Кровоизлияние в сетчатку.
- Непрекращающаяся рвота.
- Снижение pH в желудке.
- Повышенное образование газов в кишечнике.
- Запор.
- Язвы желудка и двенадцатиперстной кишки.
- Сыпь.
- Кровь в моче.
Редкие побочные эффекты препарата:
- Отсутствие нейтрофильных клеток крови (приводящее к смертельному исходу).
- Головокружение.
- Геморрагия в эпигастрии.
Очень редкие и единичные побочные явления плавикса:
- Подкожные геморрагии (тромбоцитопеническая пурпура).
- Малокровие (апластическая анемия).
- Панцитопения.
- Отсутствие гранулоцитов (агранулоцитоз).
- Серьезный дефицит тромбоцитов.
- Сывороточная болезнь.
- Анафилактический шок.
- Бредовые состояния.
- Сумеречное сознание.
- Нарушение вкуса.
- Сильные геморрагии с летальным исходом.
- Геморрагии из хирургических ран.
- Воспаления кровеносных сосудов.
- Низкое кровяное давление.
- Кровоизлияния в респираторные органы (кровохарканья, легочное кровотечение).
- Бронхоконстрикция.
- Интерстициальная или эозинофильная пневмония.
- Геморрагии в желудочно-кишечном тракте и брюшной полости.
- Воспаление панкреаса.
- Колит.
- Стоматит.
- Острая гепатоцитарная недостаточность.
- Цирроз печени.
- Чрезмерная активность печеночных трансаминаз.
- Тяжелые эпидермальные реакции.
- Отек кровеносных сосудов.
- Нарушения чувствительности языка.
- Гиперемия.
- Отсутствие аппетита к приему пищи.
- Крапивница.
- Повышение креатинина в крови.
- Экзема.
- Опоясывающий лишай.
- Геморрагии в мышечной или костной области.
- Воспаление и боли в суставах.
- Миоцитные боли.
- Заболевание почек (гломерулонефрит).
В сочетании с салицилатами умеренные и тяжелые геморрагии (особенно в желудочно-кишечном тракте) происходит значительно чаще. Жизненно опасные геморрагии, кровоизлияния в мозг не усиливают благодаря комбинации аспирина с плавиксом.
 Геморрагия
Геморрагия В ряде случаев могут возникать локальные гематомы и кровоизлияния в мышцах через два-три месяца после начала лечения. Некоторые ученые считают, что это связано с уменьшением содержания фактора VIII гемостаза.
Важно! Если у вас появились большие синяки при приеме плавикса, необходимо обратиться к лечащему кардиологу. Он назначит коагулограмму и оценит состояние свертывающей системы.
Иногда лекарство плавикс может вызвать гемофилию у больных, у которых ранее не было нарушений гемостатической систсемы. Коагуляционные факторы VIII или IX ингибируются в своей активности в результате сильных геморрагий. В таких случаях терапию препаратом следует немедленно прекратить, а пациентам посетить специалиста.
Было показано, что лечение плавиксом негативно влияет на функцию печени. Если при терапии появляются симптомы повреждения печени (желтуха, отек, скопление жидкости в брюшной полости), следует незамедлительно обратиться к лечащему доктору.
 Печень
Печень Противопоказания к использованию препарата
Из-за сильного ингибирования коагуляции крови препарат обладает рядом противопоказаний. Необходимо проконсультироваться с врачом о целесообразности применения плавикса при патологических состояниях.
Плавикс не следует принимать при:
- Гиперчувствительность к компонентам.
- Гепатоцитарной недостаточности.
- Сильных геморрагиях неизвестной этиологии.
При оценке рисков/пользы препарат может приниматься под руководством лечащего доктора при следующих состояниях:
- При аллергической реакции на родственные вещества: тиклопидин или прасугрель.
- При повышенным риске развития геморрагий (особенно в глазах), особенно после офтальмологической операции или из-за других расстройств.
- Перенесенная геморрагическая апоплексия.
- Выраженная нефропатия.
- Гепатоцитарная дисфункция умеренной тяжести.
Перед инвазивным вмешательством лечение плавиксом прекратить. Из-за долговременного эффекта требуется период в семь дней, чтобы препарат перестал действовать. Врачу или дантисту сообщить о последнем приеме плавикса, если планируется хирургическая операция или назначение нового медикамента.
 Инвазивное вмешательство
Инвазивное вмешательство Беременность и лактация при лечении препаратом плавикс
До сих пор не проведено достаточно исследований относительно того, вредит ли плавикс плоду. В экспериментах на животных не обнаружено повреждения плода в процессе внутриутробного развития. Плавикс не передается в грудное молоко человека. Однако в исследованиях у крыс обнаружен клопидогрель в молоке.
Дети
У детей и подростков в возрасте до 18 лет эффективность плавикса подвергается сомнению. Поэтому в качестве меры предосторожности препарат давать только взрослым мужчинам и женщинам.
Взаимодействие и совместимость препаратов
В качестве меры предосторожности плавикс не принимать с другими веществами, способствующими свертыванию крови. К ним относятся: варфарин, абциксимаб, эптифибатид, ингибиторы гликопротеинов IIb/IIIa, аспирин, напроксен, гепарин, фибринолитические вещества и нестероидные противовоспалительные препараты. Особенно опасной является комбинация с ацетилсалициловой кислотой и антагонистами витамина К (варфарин, дикумарол).
 Варфарин
Варфарин Ингибиторы протонного насоса, которые используются против избыточной кислоты в желудке, ингибируют превращение плавикса в его активный метаболит в организме. И эффект плавикса проявляется в недостаточной мере. Согласно существующей практике, врач должен избегать комбинации плавикса и ингибиторов протонного насоса. Их следует поменять на блокаторы Н2-рецепторов – ранитидин (но не циметидин). Если по-прежнему необходимо использовать ингибитор протонного насоса (из-за недостаточного эффекта антагонистов H2-рецепторов), врач должен назначить пантопразол.
Меры предосторожности при употреблении препарата
Существуют меры предосторожности, которые помогают предотвратить и снизить вероятность неблагоприятных последствий. Основные рекомендации при приеме плавикса:
- О любом кровотечении должно быть сообщено лечащему кардиологу.
- Пациенты с язвами желудка или кишечника должны тщательно контролироваться врачом во время лечения препаратом.
- При появлении симптомов токсического поражения печени необходимо срочно обратиться за медицинской помощью.
- Препарат прекратить за семь дней до операции.
- Если лечение вызывает анемию, невроз или лихорадку, немедленно прекратить лечение и обратиться за первой помощью.
- Избегать комбинации препарата с ингибиторами протонного насоса (для уменьшения секреции кислоты в желудке).
- Препарат содержит молочный сахар и поэтому не подходит для пациентов с нарушениями переваривания лактозы.
- Препарат хранить в оригинальной упаковке.
При возникновении тяжелых аллергических реакций необходимо немедленно найти первую помощью или обратиться к доктору. В некоторых случаях может возникать анафилактический шок – летальное осложнение аллергии, которое характеризуется появлением отека Квинке, астматическим приступом, гиперемией кожных покровов и потерей сознания.
