Юношеская фиброма носоглотки. Ангиофиброма у детей и взрослых: причины, лечение
Код по МКБ-10: D10.6
Доброкачественные опухоли носоглотки встречаются редко. Наиболее распространенной из них является ангиофиброма носоглотки.
Ангиофиброма носоглотки наблюдается исключительно у лиц мужского пола начиная с возраста 10 лет. Бытует мнение, что опухоль к 20-25 годам подвергается обратному развитию, однако такой исход наблюдается не всегда.
а) Симптомы и клиника ангиофибромы носоглотки . Клиническая картина включает нарастающие симптомы обструкции носа, гнойного риносинусита из-за обструкции носоглотки, сильные кровотечения из носа и , гнусавость голоса, головную боль, обструкцию устья слуховой трубы, приводящую к кондуктивной тугоухости, катаральный или гнойный средний отит.
При задней риноскопии выявляют окклюзию носоглотки гладкой серовато-красной опухолью, которая может иметь дольчатое строение и отроги, прорастающие в хоаны или глоточный карман (розенмюллерова ямка). На стенке опухоли видна выраженная сосудистая сеть. В далеко зашедшей стадии опухоль может деформировать лицо и кости носа, выпячиваться через щеку и вызывать экзофтальм. Наконец, опухоль затрудняет прием пищи. При пальпации консистенция ангиофибромы носоглотки плотная.
б) Механизмы развития . Ангиофиброма носоглотки в типичных случаях по гистологическому строению является доброкачественной, но вызывает тяжелую клиническую картину, так как обладает экспансивным и инфильтрирующим ростом. Опухоль имеет неровную поверхность и богата фиброзной тканью, исходит из крыши носоглотки или крыловидной ямки. Ангиофиброма обычно выходит из крыловидно-верхнечелюстной щели и бывает спаяна с мягкими тканями носоглотки.
Растет ангиофиброма относительно быстро. Заполнив носоглотку, опухоль распространяется на околоносовые пазухи, верхнюю челюсть, клиновидную пазуху, крыловидно-нёбную ямку, щеку, решетчатый лабиринт и глазницу. Наконец, возможно прорастание ангиофибромы в полость черепа в результате эрозии костей основания черепа.
в) Диагностика . Диагноз ставят на основании результатов трансназальной эндоскопии, исследования с помощью зеркала или носоглоточной лупы, а также КТ и МРТ. При обширном опухолевом процессе показана каротидная ангиография, при необходимости выполняют суперселективную ангиографию с эмболизацией ветвей сонной артерии.
Носоглоточная ангиофиброма заднего отдела полости носа у мальчикаг) Дифференциальный диагноз . В дифференциальный диагноз включают гипертрофированные аденоиды, хоанальный полип (обычно мягкий и не кровоточит), лимфому, хордому и тератому.
P.S. При выполнении биопсии необходима особая осторожность, учитывая риск массивного кровотечения. Кроме того, по результатам биопсии невозможно судить о кровоснабжении опухоли. Такую информацию можно получить лишь с помощью MPT, МРА или ангиографии.
При подозрении на ювенильную ангиофиброму у пациента в возрасте 10-25 лет с опухолью носоглотки биопсию следует выполнять только в стационаре, причем хирург должен быть готов к операции на случай, если возникнет массивное кровотечение. Однако характерные диагностические признаки ангиофибромы можно получить и при ангиографии.
Хордома развивается из спинной струны (хорда) и встречается в основном у мужчин в возрасте 20-50 лет. Она растет очень медленно, эрозирует кости основания черепа, поражая ЧН, и может распространиться также на клиновидную пазуху. Лечение. Если возможно, опухоль следует удалить хирургическим путем, однако риск рецидива высок. Лучевая терапия является паллиативным методом лечения. Хордома метастазирует в шейные лимфатические узлы.
Другие опухоли . Тератома, дермоид, фиброма, липома. Лечение. Если опухоль проявляется клинически, ее следует удалить хирургическим путем.
д) Лечение ангиофибромы носоглотки . Наиболее эффективным методом лечения является хирургический. Для иссечения опухоли существует несколько доступов: медиофациальное «скальпирование» (midface degloving), трансмаксиллярный и чрезнёбный доступы. При больших опухолях могут понадобиться краниотомия и остеотомия нижней челюсти. Опухоли поменьше в настоящее время удаляют эндоскопическим путем.
Целесообразна предоперационная эмболизация питающих артерий, которую лучше выполнить не ранее чем за 48 ч до операции. Эффективным методом лечения является также лучевая терапия, которая позволяет добиться успеха в 80% случаев.
Удаление крупной носоглоточной ангиофибромы открытым доступом путем боковой ринотомии:а До удаления.
б После удаления опухоли.
- Вернуться в оглавление раздела " "
У детей подросткового возраста гормональная перестройка иногда сопровождается появлением новообразований, доброкачественных и злокачественных. Формироваться они могут из разных тканей.
Великий Гиппократ еще в V веке до н.э. описал болезнь, которую в современной медицине называют ангиофибромой. Это опухоль доброкачественная, появляющаяся в носоглотке. Ее основу составляет ткань – фиброма (соединительная) и (сосудистая). Поражает она носоглотку мальчиков с 10 лет и юношей до 21 года (после 20 лет, как правило, начинается регресс), поэтому ее называют и «ювенильной». Очень редко болезнь настигает мужчин 28-30 лет.
Это новообразование способно разрастаться с глубоким поражением тканей, распространяющимся на сосуды. А это большая проблема при необходимости его удаления.
Формы ювенильной ангиофибромы
Акцентируя внимание по направлению роста юношеской ангиофибромы носоглотки, специалисты называют ее формы:
- свод носоглотки (начало), перерастает в основание черепа;
- тело кости клиновидной (зарождение), разрастаясь, поражает носовую полость, глазную орбиту, пазухи, лабиринт решетчатый;
- от начала – ямки крылонебной – в носовую полость.
Тенденция роста новообразования влияет на искажение близлежащих с носоглоткой тканей. Опухоль, которая разрастается к глазнице, чревата смещением глазного яблока, вызывает нарушение в снабжении кровью отделов мозга, оказывает давление на нервные окончания.
При клинико-анатомической классификации называются две формы данного недуга: базально- и интракраниально-распространенные.
Развитие новообразований – ангиофибром носоглотки – носит доброкачественный характер, однако из-за особенностей роста, предрасположенности к повторам, новообразование принято считать злокачественным.
Симптомы
Поскольку при ангиофибромах очень быстро поражаются находящиеся рядом ткани, заболевание обнаруживает себя яркими признаками:
- резким ухудшением слуха (одно либо два уха);
- (учащаются и становятся сильнее с ростом опухоли);
- гнусавостью;
- утруднением дыхания через нос;
- изнуряющими болями головными;
- снижением (часто исчезновением) обоняния.
Зависимо от направления, в котором распространяется ангиофиброма носоглотки, клиническая картина дополняется:
- искажением лицевого скелета, тканей мягких и твердых;
- ослаблением способности различать мельчайшие детали;
- ограничением подвижности и повреждением глазного яблока (смещение или выпячивание);
- диплопией;
- асимметричностью лица, опущенными верхними веками;
- припухлостью щеки (на стороне, пораженной опухолью).
Распознавание болезни
Диагностирование патологии – ангиофибромы носоглотки – результат осмотра больного, анализа его жалоб и проведения:
- МРТ – подлежит череп или носоглотка (для выяснения размера и границы опухоли);
- рентген-исследование артерий;
- эндоскопия ();
- биопсия (пораженных тканей для исследования) чревата кровотечениями, проводится в случаях крайней необходимости;
- тщательное изучение носовой полости с помощью инструментов (риноскопия) показывает поверхность (характер и цвет ткани) новообразования;
- рентген-исследование кровеносных сосудов показывает, задета ли сонная артерия опухолью (важно знать при неизбежной операции).
Обязателен общий анализ крови для определения уровня гемоглобина. Иногда назначается консультация онколога.
При установлении диагноза важно отличать ангиофиброму от клиники при аденоидах, опухоли мозга, полипах, папилломах, саркоме.
Лечение
Ангиофиброма носоглотки предполагает решительные действия в лечении – оперативное вмешательство. Перед хирургическим удалением новообразования обычно проводят лучевую терапию. Поскольку во время операций большой риск кровотечений, часто перевязывают наружную сонную артерию.
Операции по удалению ангиофибром проводятся с использованием эндоскопа для обстоятельного осмотра отдаленных зон полости носа.
Хирургическое вмешательство, проходящее под общим наркозом, выбирается зависимо от места злокачественного образования посредством:
- подступа к опухоли через нос либо ротовую полость;
- облегченным путем – с рассечением под губой (через носовую полость и пазуху верхней челюсти);
- развернутым проходом – лицевой разрез;
- доступа через небо.
Если в ходе операции больной терпит большую потерю крови, требуется донорское переливание. В постоперационный этап врач прописывает:
- антибиотики (защита от возможного инфицирования);
- переливание растворов, восполняющих кровопотерю;
- медикаменты, способствующие свертываемости крови.
Ангиофиброма относится к редким заболеваниям, формируется она из кровеносных сосудов и соединительной ткани. В онкологии зачастую ангиофиброма рассматривается в сочетании с дерматофибромой.
Подробнее о ангиофиброме
Местами расположения этой опухоли чаще всего являются зона носоглотки и кожные покровы, хотя встречаются и другие места локализации – сухожилия, молочные железы, туловище, шея, лицо, яичники, матка, легкие, голосовые связки.
Обратите внимание! Обычно ангиофиброма кожи диагностируется у лиц мужского пола после 40 лет, но может образовываться и у женщин. Это вид новообразования связан с фотостарением дермы, поэтому к группе риска относят людей именно старшего поколения.
У детей во время периода полового созревания может диагностироваться ангиофирома ювенильного типа (юношеская), которая может с возрастом пройти сама.
Запомните! Обычно юношеская ангиофиброма диагностируется в зоне носоглотки – это, так называемая, мутация носоглоточного пространства.
Ведущие клиники в Израиле
Причины возникновения
Точная причина возникновения ангиофибром не установлена, но принято считать, что не последнюю роль здесь играет аномальное развитие эмбриона.
Вообще, есть несколько теорий возникновения этого заболевания:
- генетическая. Относится к самым распространенным, так как у абсолютного большинства пациентов с диагнозом ангиофиброма находят хромосомные нарушения;
- гормональная. Частое диагностирование одного из видов ангиофибромы у подростков во время полового созревания, дает повод предположить причину образования ангиофибромы — гормональный дисбаланса;
- возрастная. Риск получить это заболевание возрастает с возрастом, учитывая естественный процесс старения организма.
Кроме вышеуказанных теорий имеются предположения относительно воздействий некоторых других факторов:
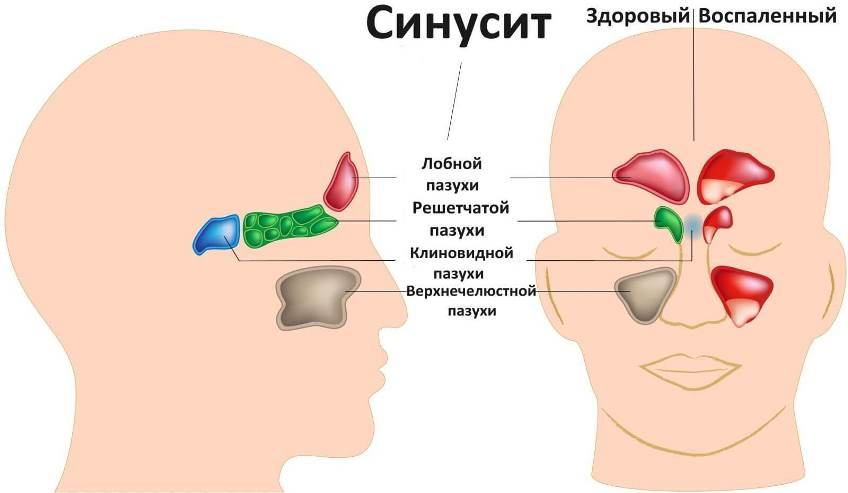
Одним из основных факторов, провоцирующих заболевание считается длительное воздействие солнечных лучей (фотостарение), что вызывает мутации клеток, которые расположены в глубоких слоях кожи. В процессе мутирования они начинают усиленно делиться и образовывают очаг с патологически развитыми кровеносными сосудами.
Иногда встречаются множественные ангиофибромы (ангиофиброматоз), которые могут быть результатом наследственных заболеваний – нейрофиброматоза и туберозного склероза.
Симптомы заболевания
Симптоматика заболевания включает в себя проявления, которые зависят от места локализации ангиофибромы:
- в большинстве случаев (80-90%) на ранних стадиях заболевания возникает хроническая заложенность носа (при ангиофиброме в области носоглотки);
- почти в половине случаев (45%) могут наблюдаться кровотечения из носа. Чаще они носят односторонний характер;
- из-за заложенности околоносовых пазух могут возникать частые головные боли;
- если юношеская ангиофиброма имеет значительное распространение, то она может спровоцировать нарушения зрительной и слуховой функций;
- при локализации в зоне лица, может возникать его отечность, наблюдаться асимметрия лица.
В некоторых случая симптоматика не наблюдается (при поражениях почки).
Внешне это новообразование может выглядеть как одиночный узел (размером до 3 мм), возвышающийся над кожей. Цвет его может быть от почти не отличимого с цветом кожи до темно-коричневого, а верхний слой образования бывает прозрачным и дает возможность увидеть капиллярный рисунок из мелких сосудов. Сам узел немного плотнее, чем окружающая кожа, но довольно эластичен. Хотя сам узел безболезнен, сопровождается несильным зудом. Опухоль медленно развивается и не вызывает изменений окружающих тканей.
Виды опухоли
В зависимости от микроскопической структуры кожные ангиофибромы можно разделить на:
- гиперклеточная. Они состоят из большого количества фибробластов – незрелых клеток соединительной ткани;
- типичная (ангиофибролипома). Эти виды опухолей состоят из пенистых клеток, которые содержат липиды;
- пигментированная. Такая опухоль имеет в своем составе много пигментов меланина, и часто принимается за родинку;
- плеоморфная. В данном виде содержатся ядра разных форм и размеров, а это иногда приводит к неправильному диагнозу – определяется злокачественная опухоль кожи – саркома;
- гранулированная (ангиогранулема). Внутренняя среда таких клеток имеет гранулы, из-за чего их можно спутать со злокачественными.
По месту локализации это заболевание можно разделить на:
В зависимости от клинико-анатомических особенностей можно выделить ангиофиброму:
- базально-распространенную;
- интракраниально-распространенную.
Если рассматривать подробнее ангиофиброму носоглотки, то можно выделить несколько стадий ее развития:
- 1 стадия – опухоль не выходит за границы носоглотки;
- 2 – патологические ткани распространяются на крылонебную ямку, в некоторые пазухи (верхнечелюстную, клиновидную, решетчатую);
- 3 стадия может происходить в двух вариантах: 1 – начинается распространение патологии на область глазницы и в подвисочную область, 2 – в процесс вовлекается твердая оболочка головного мозга;
- 4 стадия также может проистекать в двух вариантах: первый вариант характерен повреждением твердой мозговой оболочки, но без втягивания в патологический процесс гипофиза, зрительного перекреста или кавернозного синуса, второй вариант характеризуется распространением опухоли на все вышеуказанные области.
Диагностирование заболевания
 Патологическое разрастание тканей кожи может диагностироваться на основании внешнего осмотра, который проводится в совокупности с . Окончательный диагноз ставится по результатам проведения гистологии. Для проведения биопсии изымается небольшой участок патологического очага и делается лабораторный анализ биоптата.
Патологическое разрастание тканей кожи может диагностироваться на основании внешнего осмотра, который проводится в совокупности с . Окончательный диагноз ставится по результатам проведения гистологии. Для проведения биопсии изымается небольшой участок патологического очага и делается лабораторный анализ биоптата.
Кроме этих методов диагностики проводятся: пальпация подозрительных участков тела, МРТ (оно идентифицирует границы образования, локализацию и распространение опухоли), переднюю и заднюю риноскопию, рентгенографию, ультрасонографию, КТ, фиброскопию, ангиографию. Также проводят различные лабораторные анализы: крови, биохимию крови, гормональные тесты.
Важно! При подозрении на ангиофиброму, в первую очередь необходимо исключить рак. Также выполняют дифференциальную диагностику с заболеваниями, вроде: гемангиомы, липомы, невусов, меланомы, . У детей ангиофиброму дифференцируют с полипозным разрастанием, раком носоглотки и гайморитом.
Лечение ангиофибромы
Терапия ангиофибромы носоглотки может проводиться следующими методами:
- гормонотерапия. Лечение гормонами включает использование тестостерона, блокирующего опухолевый рост и вызывающий уменьшение опухоли на 44 %;
- радиотерапия. Этот вид лечения имеет некоторые ограничения в связи с большим процентом радиологических осложнений. Часто врачи советуют применять стереотаксическую методику, при которой применяется высокоточное и дозированное использовании радиации;
- хирургическое вмешательство. Из-за присутствия густой сетки кровеносных сосудов операция по удалению не всегда возможна. В последнее время чаще применяется интраназальная эндоскопическая операция, когда хирург производит иссечение опухоли с минимальным повреждением близлежащих нормальных тканей.
После проведения удаления опухоль, почти никогда, не дает рецидивов.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Последствия после операции
Иногда после проведения хирургического вмешательства возможны рецидивы заболевания, операционные кровотечения и повреждения соседних тканей.
После проведения радиотерапии могут быть следующие осложнения:

Прогноз заболевания и профилактика
Прогноз заболевания – благоприятный. Своевременно проведенная хирургическая операция в сочетании с радиотерапией дает высокий шанс излечения пациента. В исключительных случаях может наблюдаться рецидив заболевания или малигнизация опухоли. Статистика утверждает, что после удаления ангиофибромы, она может подвергнуться раковому перерождению на 2-3 году реабилитационного периода. Для своевременной диагностики заболевания надо проходить ежегодные профилактические осмотры у отоларинголога.
- соблюдении здорового образа жизни;
- правильном питании;
- отказе от вредных привычек;
- избегании нервного и физического перенапряжения.
Доброкачественные опухоли. Наиболее распространенными доброкачественными опухолями носоглотки являются папиллома и ювенильная (юношеская) ангиофиброма.
Папиллома чаще локализуется на задней поверхности мягкого неба, реже – на боковой и задней стенках носоглотки. Вид ее напоминает мелкобугристые разрастания на широкой основе, опухоль имеет мягкую консистенцию. В детском возрасте папилломы носоглотки чаще сочетаются с патологией гортани, у взрослых могут встречаться одиночные формы.
Лечение хирургическое. Папилломы можно удалять с помощью ультразвукового дезинтегратора или луча лазера.
Ювенильная ангиофиброма – одна из наиболее часто встречающихся опухолей носоглотки, гистологически доброкачественная, обладает местно-деструктивным, прогрессирующим ростом и склонна к рецидивированию без образования метастазов.
Эта опухоль развивается у мальчиков и юношей от 14 до 25 лет, размещается на своде носоглотки. Имеет сферическую поверхность, синюшно-розовый цвет, широкое основание и очень плотную консистенцию.
Клиническая картина довольно характерна. Опухоль растет сравнительно быстро. Прогрессивно ухудшается носовое дыхание, наряду с которым постепенно снижается слух на одно, реже на оба уха. Для ангиофибром характерны носовые кровотечения. По мере роста опухоли интенсивность и частота кровотечений увеличиваются. Из носоглотки ангиофиброма проникает в полость носа и околоносовые пазухи, в первую очередь в пазуху клиновидной кости. Опухоль может вызвать деструкцию основания черепа и проникнуть в его полость. При этом к перечисленным симптомам присоединяется головная боль.
Дифференциальный диагноз необходимо проводить с аденоидными разрастаниями, папилломой, раком, фибросаркомой.
Лечение хирургическое. Основная трудность, возникающая при выполнении операций по поводу ангиофибромы – это профузное, угрожающее жизни больного кровотечение. Для предотвращения данного осложнения предварительно перевязывают наружную сонную артерию на стороне опухоли (иногда обе наружные сонные артерии). Опухоль удаляют из широкого наружного доступа: производят разрез по Муру с рассечением верхней губы по средней линии (рис.1г).
Злокачественные опухоли. Для данной патологии носоглотки характерен широкий возрастной диапазон, хотя преобладает заболевание в пожилом возрасте. В молодом возрасте чаще встречаются саркомы и лифоэпителиомы. У больных пожилого и преклонного возраста преобладает рак. Мужчины болеют в 3-4 раза чаще, чем женщины.
По гистологической структуре злокачественные опухоли носовой части глотки делятся на эпителиальные и неэпителиальные новообразования. Соотношение рака и саркомы , согласно данным большинства современных авторов, составляет 2:1. Среди эпителиальных опухолей носоглотки чаще всего встречается плоскоклеточный и переходноклеточный раки.
Рак носоглотки чаще всего имеет вид несимметричного инфильтрата, локализующийся на задней или боковых стенках, характеризующийся эндофитно-язвенной формой носа.
Клиническая картина. Симптомы злокачественных опухолей носоглотки можно подразделить на ранние (носовые) и поздние (рис.2).
К ранним симптомам относятся – постепенно нарастающее нарушение носового дыхания, нарушение слуховой функции (по кондуктивному типу) на стороне поражения, носовые кровотечения, сопутствующие синуситы, головная боль.
Поздние симптомы свидетельствуют о поражении нервных структур.
При проникновении опухоли в среднюю черепную ямку происходит поражение III, IV, VI пар черпно-мозговых нервов и проявляется следующими симптомами: птоз, сходящее косоглазие, нарушение отведения глазного яблока кнаружи, экзофтальм, диплопия. В тяжелых случаях – полная неподвижность – офтальмоплегия.
При проникновении в переднюю черепную ямку поражается II пара черепных нервов (n. opticus) – снижение зрения, выпадение полей зрения.
Проникновение патологического процесса в крылонебную ямку характеризуется синдромом Тротера – невралгия в височно-лицевой области, парез мягкого неба, гипостезия или анестезия щеки на стороне поражения.
При поражении парафарингеального пространства появляются признаки поражения IX, X, XI, XII пар черпно-мозговых нервов – отклонение языка вначале в здоровую, затем в больную сторону (XII), нарушение подвижности гортани (X), опущение мягкого неба (IX), опущение плеча на стороне поражения (XI).
Рис.2. Схема путей распространения злокачественных опухолей носоглотки (Абызов Р.А., 2004)
Метастазы в регионарные шейные узлы, по данным большинства авторов, нередко бывают единственным признаком злокачественной опухоли носоглотки при первом обращении больного. Следует отметить, что регионарное метастазирование наблюдается одинаково часто как в случае рака, так и саркомы. Чаще всего регионарные метастазы появляются в верхнеяремном лимфатическом узле под двубрюшной мышцей и в лимфаденоидной ткани ретрофарингеального пространства. Кроме того, поражаются подчелюстные, подбородочные, надключичные лимфатические узлы, что обусловлено массивной инвазией яремных лимфатических узлов. Нередко метастазы возникают в лимфатических узлах противоположной стороны, что связано с наличием многочисленных анастомозов между лимфатическими сосудами шеи.
Лечение. Среди всей ЛОР онкологии носоглотка остается органом «non grata» (неприкосновенным) для хирургического вмешательства. Это обусловлено анатомическим строением этого органа, ростом новообразований в сторону полости черепа или в парафарингеальное пространство с разрушением окружающих тканей, а также ранним и регионарным метастазированием. Основными методами остаются лучевое и медикаментозное (химиотерапевтическое) лечение.
Ангиофиброма – это довольно редкое заболевание, характеризующееся формированием доброкачественного новообразования, включающего в себя кровеносные сосуды и соединительную ткань. Наиболее часто патология поражает кожный покров и носоглотку, реже страдает основание черепа. Точные причины формирования недуга на сегодняшний день остаются неизвестными, тем не менее, клиницистами выведен несколько теорий касательно возможного механизма возникновения.
Симптоматическая картины будет отличаться в зависимости от того, в какой области локализуется подобное новообразование. Основными признаками принято считать , деформацию лица, появление бурых или желтоватых узелков на коже.
Правильный диагноз ставят на основании данных, полученных в ходе тщательного физикального осмотра больного и проведения ряда инструментальных процедур. Лабораторные исследования в данном случае носят вспомогательный характер.
Лечение патологии осуществляется только хирургическим путем и заключается в иссечении новообразования. В подавляющем большинстве ситуаций операция проводится при помощи эндоскопии. Прогноз болезни практически всегда положительный.
Этиология
В настоящее время принято считать, что ангиофиброма является следствием аномального развития плода в эмбриональном периоде, однако специалисты из области онкологии вывели несколько предположений касательно патогенеза и причин формирования такого новообразования.
Таким образом, выделяют:
- генетическую теорию – считается наиболее распространенной. Это обуславливается тем, что у всех пациентов, которым впоследствии ставят такой диагноз, отмечается наличие хромосомных нарушений;
- гормональную теорию – частое диагностирование такой патологии у детей в подростковом возрасте позволило предположить, что наиболее вероятной причиной выступает ;
- возрастную теорию – некоторые врачи утверждают, что риск возникновения такого недуга увеличивается с возрастом и напрямую зависит от естественного процесса старения человеческого организма.
Помимо этого, также имеются предположения о воздействии таких предрасполагающих факторов:
- широкое разнообразие травм лица, носа и головы;
- хроническое течение воспалительных недугов гортани, например, ;
- пристрастие к вредным привычкам;
- проживание в условиях плохой экологии.
Основную группу риска составляют представители мужского пола в возрасте от 9 до 18 лет. Именно по этой причине болезнь также носит название юношеская или ювенильная ангиофиброма. Крайне редко такая опухоль обнаруживается у лиц старше 28 лет.
Классификация
Основываясь на месте локализации очага патологического процесса, существует:
- ангиофиброма кожи – в основном встречается среди пациентов зрелого возраста;
- ангиофиброма лица;
- юношеская ангиофиброма основания черепа – является следствием поражения гортани;
- образование в почках – диагностируется в единичных случаях;
- ювенильная ангиофиброма носоглотки – считается наиболее частой разновидностью патологии;
- образование в области мягких тканей.
В зависимости от клинико-анатомических особенностей принято выделять:
- базально-распространенную;
- интракраниально-распространенную.
При поражении носоглотки такой доброкачественной опухолью заболевание проходит несколько стадий прогрессирования:
- 1 стадия – новообразование не выходит за пределы носовой полости;
- 2 стадия – наблюдается разрастание патологических тканей на крылонебную ямку, а также в некоторые пазухи, в частности, верхнечелюстную, решетчатую и клиновидную;
- 3 стадия – протекает в двух вариантах. Первый – распространение патологического процесса на глазницу и в подвисочную область. Второй – вовлечение в недуг твердой оболочки головного мозга;
- 4 стадия – также имеет две формы протекания. Первая – поражение твердой мозговой оболочки, но без вовлечения таких частей, как кавернозный синус, гипофиз и зрительный перекрест. Вторая – опухоль распространяется на все вышеуказанные зоны.
Симптоматика
Как было указано выше, клиническая картина будет полностью зависеть от локализации очага такого доброкачественного новообразования в гортани. Из этого следует, что для поражения кожного покрова характерны такие симптомы:
- формирование одиночного выпуклого узла;
- образование может иметь бурый, желтый или бледно-розовый оттенок;
- плотная консистенция опухоли;
- яркое проявление капилляров;
- незначительный кожный зуд.
Наиболее часто местом локализации выступают верхние и нижние конечности, а также шея и лицо. Такая форма болезни наиболее характерна для представительниц женского пола в возрасте от 30 до 40 лет.
Юношеская ангиофиброма носоглотки обладает такими клиническими проявлениями:
- смещение глазного яблока;
- снижение остроты зрения;
- хроническая заложенность носа;
- асимметрия лица;
- частые приступы сильной головной боли;
- ослабленное обоняние;
- гнусавость голоса;
- кровоизлияния из носовой полости;
- отечность лица;
- ухудшение слуха;
- затруднение носового дыхания.
Ангиофиброма лица может располагаться на любых его участках. Главным признаком считается внезапное возникновение небольшого плотного или эластичного нароста. При его постоянном травмировании наблюдается кровотечения и стремительное увеличение размеров узла. Зачастую новообразования обнаруживаются в носу, в ушной раковине или на веках.
Новообразование в области основания черепа – это самая тяжелая форма недуга (поскольку опухоль склонна к быстрому росту), от которой страдают мальчики и мужчины в возрасте от 7 до 25 лет. По клиническим проявлениям аналогична поражению носа или гортани.
В случае с мягкими тканями патология зачастую локализуется на:
- сухожилиях;
- молочных железах;
- туловище;
- шее и лице;
- яичниках;
- матке;
- легких.
Специфической симптоматикой такая форма недуга не обладает.
- возникновении образования неровной структуры, располагающегося на ножке;
- красноватом или синеватом оттенке опухоли;
- охриплости голоса;
- полной невозможности произносить звуки.
В случаях поражения почки симптоматика может полностью отсутствовать.

Диагностика
Диагноз у ребенка или у взрослого подтверждается только после того, как пациент пройдет ряд инструментальных процедур.
Однако первый этап диагностирования включает в себя:
- изучение истории болезни – для поиска провоцирующего фактора;
- сбор и анализ жизненного анамнеза;
- тщательный физикальный осмотр и пальпацию пораженного участка кожного покрова;
- оценивание остроты слуха и зрения;
- детальный опрос больного или его родителей – для составления полной симптоматической картины.
Инструментальные процедуры, необходимые для подтверждения диагноза, представлены:
- передней и задней риноскопией;
- рентгенографией;
- ультрасонографией;
- КТ и МРТ;
- фиброскопией;
- биопсией;
- ангиографией.
К лабораторным исследованиям в данном случае относятся:
- общеклинический анализ крови;
- гормональные тесты;
- биохимия крови.
Помимо отоларинголога в процессе диагностирования также принимает участие:
- онколог;
- педиатр;
- дерматолог;
- офтальмолог;
- терапевт.
Лечение
Избавиться от любого типа болезни можно только при помощи хирургического вмешательства, подразумевающего иссечение новообразования. Это может быть осуществлено:
- малоинвазивными методами – применяются только при возникновении зло на кожном покрове. Для этого используют лазерное излучение, криодеструкцию, вапоризацию, коагуляцию;
- эндоскопическим путем – через несколько небольших надрезов;
- полостным способом – через один большой надрез.
После удаления опухоли лечение в обязательном порядке должно включать в себя:

Профилактика и прогноз
Специфических профилактических мероприятий, предотвращающих развитие такой болезни не существует. Это объясняется тем, что на сегодняшний день до конца не известны причины формирования ангиофибромы.
Тем не менее, снизить вероятность формирования недуга можно при помощи:
- ведения активного и здорового образа жизни;
- правильного и сбалансированного питания;
- избегания нервного и физического переутомления, а также любых травм;
- проведения достаточного количества времени на свежем воздухе;
- регулярного прохождения всестороннего профилактического осмотра в клинике с посещением всех специалистов.
Прогноз в подавляющем большинстве случаев благоприятный – опасность такого заболевания заключается лишь в обширных кровотечениях, которые могут привести к анемии, а также в склонности к частым рецидивам. Летального исхода не зафиксировано.



